Kumpulan Sdki Slki Siki
This document was uploaded by user and they confirmed that they have the permission to share it. If you are author or own the copyright of this book, please report to us by using this DMCA report form. Report DMCA
Overview
Download & View Kumpulan Sdki Slki Siki as PDF for free.
More details
- Words: 8,641
- Pages: 52
Loading documents preview...
No 1
Standar Diagnosa Keperawatan Indonesia (SDKI) Ansietas
Standar Luaran Keperawatan Indonesia (SLKI)
Standar Intervensi Keperawatan Indonesia (SIKI)
Setelah dilakukan tindakan keperawatan Reduksi ansietas selama .....x24 jam diharapakan kecemasan 1.
Monitor tanda-tanda ansietas
menurun atau pasien dapat tenang dengan 2.
Ciptakan
kriteria :
menumbuhkan kepercayaan
untuk
3.
Pahami situasi yang membuat ansietas
Tingkat ansietas
4.
Diskusikan perencanaan realistis tentang
2. Tidak terdapat perilaku gelisah
peristiwa yang akan datang 5.
3. Frekuensi napas menurun 5. Menurunkan
stimulasi
Anjurkan mengungkapkan perasaan dan persepsi
4. Frekuensi nadi menurun
6. lingkungan
ketika cemas.
Anjurkan
7.
Latih teknik relaksasi
menurunkan cemas. 7. Konsentrasi membaik 8. Pola tidur membaik Dukungan sosial 1. Bantuan yang ditawarkan oleh oranglain meningkat SLKI
keluarga
untuk
disamping dan mendukung pasien
6. Menggunakan teknik relaksasi untuk
Bersihan jalan napas tidak efektif
terapeutik
SLKI : 1. Menyingkirkan tanda kecemasaan.
2
suasana
SIKI Label
selalu
Definisi:
Ketidakmampuan 1. Status pernapasan: kepatenan jalan
membersihkan sekresi atau obstruksi dari
saluran
napas
untuk
mempertahankan bersihan jalan nafas. Batasan Karakteristik: 1. Batuk yang tidak efektif 2. Dispnea 3. Gelisah 4. Kesulitan verbalisasi 5. Mata terbuka lebar 6. Ortopnea 7. Penurunan bunyi nafas 8. Perubahan frekuensi nafas 9. Perubahan pola nafas 10. Sianosis 11. Sputum dalam jumlah yang berlebih 12. Suara napas tambahan 13. Tidak ada batuk Faktor yang berhubungan Lingkungan 1. Perokok 2. Perokok pasif 3. Terpajan asap Obstruksi jalan nafas 1. Adanya jalan napas buatan 2. Benda asing dalam jalan napas 3. Eksudat dalam alveoli
napas. a. Frekuensi pernafasan (5) tidak ada deviasi dari kisaran normal. b. Irama pernafasan (5) tidak ada deviasi dari kisaran normal. c. Kedalaman inspirasi(5) tidak ada deviasi dari kisaran normal. d. Kemampuan untuk mengeluarkan
1. Manajemen Jalan Napas a. Monitor pola napas
kedalaman, usaha napas) b. Monitor bunyi napas tambahan (mis. gurgling,
ada. g. Penggunaan otot bantu nafas (5) tidak ada. h. Batuk (5) tidak ada.
mengi,
wheezing,
ronkhi
kering) c. Monitor sputum (jumlah, warna, aroma) d. Pertahankan kepatenan jalan napas dengan head tilt dan chin lift (jaw thrust)
secret (5) tidak ada deviasi dari kisaran normal. e. Suara nafas tambahan (5) tidak ada. f. Pernafasan cuping hidung (5) tidak
(frekuensi,
e. f. g. h.
jika curiga trauma servikal Posisikan semi fowler atau fowler Berikan minum hangat Lakukan fisioterapi dada Lakukan penghisapan lender kurang dari
15 detik i. Lakukan
hiperoksigenasi
sebelum
penghisapan endotrakeal j. Keluarkan sumbatan benda padat dengan forsep Mcgill k. Berikan oksigen l. Anjurkan asupan cairan 2000 ml/hari jika tidak kontraindikasi m. Ajarkan teknik batuk efektif n. Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik 2. Latihan Batuk Efektif a. Identifikasi kemampuan batuk
4. Hyperplasia 5. 6. 7. 8.
pada
dinding
bronkus Mucus berlebih Penyakit paru obstruktif kronis Sekresi yang tertahan Spasme jalan napas
Fisiologi 1. 2. 3. 4.
Asma Disfungsi neuromuscular Infeksi Jalan napas alergik
b. Monitor adanya retensi sputum c. Monitor tanda dan gejala infeksi saluran napas d. Monitor input dan output cairan (mis. jumlah dan karakteristik) e. Atur posisi semi fowler atau fowler f. Pasang perlak dan bengkok di pangkuan pasien g. Buang secret pada tempat sputum h. Jelaskan tujuan dan prosedur batuk efektif i. Anjurkan tarik nafas dalam melalui hidung selama 4 detik ditahan selama 2 detik kemudian keluarkan dari mulut dengan
bibir
mencucu
(dibulatkan)
selama 8 detik j. Anjurkan mengulangi tarik napas dalam hingga 3 kali k. Anjurkan batuk dengan kuat langsung setelah tarik napas dalam yang ke-3 l. Kolaborasi pemberian mukolitik atau 3. a. b. c.
ekspektoran, jika perlu Terapi Oksigen Monitor kecepatan aliran oksigen Monitor posisi alat terapi oksigen Monitor aliran oksigen secara periodic
dan pastikan fraksi yang diberikan cukup d. Monitor efektifitas terapi oksigen (mis oksimetri, analisa gas darah) e. Monitor kemampuan melepaskan oksigen saat makan f. Monitor tanda-tanda hipoventilasi g. Monitor tanda dan gejala toksikasi oksigen dan atelektasis h. Monitor tingkat kecemasan akibat terapi oksigen i. Monitor integritas mukosa hidung akibat pemasangan oksigen j. Bersihkan secret pada mulut, hidung dan trakea, jika perlu k. Pertahankan kepatenan jalan napas l. Siapkan danatur peralatan pemberian oksigen m. Berikan oksigen tambahan, jika perlu n. Tetap berikan oksigen saat pasien ditransportasi o. Gunakan perangkat oksigen yang sesuai dengan tingkat mobilitas pasien p. Ajarkan pasien dan keluarga
cara
menggunakan oksigen di rumah q. Kolaborasi penentuan dosis oksigen r. Kolaborasi penggunaan oksigen saat aktivitas dan atau tidur
3
Setelah diberikan asuhan keperawatan selama …x… jam diharapkan tingkat pengetahuan meningkat dengan kriteria hasil : Perilaku sesuai anjuran meningkat Verbalisasi minat dalam belajar meningkat Kemampuan menjelaskan pengetahuan
Defisit Pengetahuan Penyebab 1. Keterbatasan kognitif 2. Gangguan fungsi kognitif 3. Kekeliruan mengikuti anjuran
Edukasi Menyusui Observasi identifikasi kesiapan dan kemampuan
menerima informasi identifikasi tujuan
atau
keinginan
menyusui Terapeutik sediakan materi dan media pendidikan
tentang suatu topik meningkat Kemampuan menggambarkan pengalaman
7. Ketidaktahuan menemukan sumber
sebelumnya yang sesuai topik meningkat Perilaku sesuai dengan pengetahuan Pertanyaan tentang masalah yang dihadapi
kesehatan Jadwalkan pendidikan kesehatan sesuai
menurun Persepsi yang keliru terhadap masalah
kesepakatan Berikan kesempatan untuk bertanya Dukung ibu meningkatkan kepercayaan
menurun Menjalani pemeriksaan yang tidak tepat
diri dalam menyusui Libatkan sistem pendukung : suami,
menurun Perilaku membaik
4. Kurang terpapar informasi 5. Kurang minat dalam belajar 6. Kurang mampu mengingat informasi Gejala dan tanda mayor Subjektif : Menanyakan masalah
yang
dihadapi Objektif : Menunjukkan
perilaku
tidak
sesuai anjuran
Menunjukkan
persepsi
yang
keliru terhadap masalah
keluarga,
tenaga
kesehatan
dan
masyarakat Edukasi Berikan konseling menyusui Jelaskan manfaat menyusui bagi ibu dan
bayi Ajarkan 4 posisi menyusui dan perlekatan
dengan benar Ajarkan perawatan payudara antepartum dengan mengkompres dengan kapas yang
Gejala dan tanda minor Subjektif : Objektif : Menjalani pemeriksaan
tidak
telah diberikan minyak kelapa Ajarkan perawatan payudara post partum ( mis memerah ASI, pijat payudara, pijat
oksitosin)
tepat
Menunjukkan
perilaku
berlebihan
4
Setelah diberikan asuhan keperawatan selama …x… jam diharapkan perawatan diri meningkat dengan kriteria hasil : Kemampuan mandi meningkat Kemampuan mengenakan pakaian
Defisit perawatan diri Penyebab : 1. Gangguan musculoskeletal 2. Gangguan neuromuskuler 3. Kelemahan 4. Gangguan psikologis dan/psikotik 5. Penurunan motivasi/minat
meningkat Kemampuan makan meningkat Kemampuan ke toiliet (BAB/BAK)
meningkat Verbalisasi keinginan melakukan perawatan
Gejala dan tanda mayor Subjektif : Menolak melakukan perawatan diri Objektif : Tidak
diri meningkat Minat melakukan perawatan diri meningkat Mempertahankan kebersihan diri meningkat Mempertahankan kebersihan mulut
mampu
mandi/mengenakan pakaian/makan/ketoilet/ berhias
5
diri sesuai usia Monitor tingkat kemandirian Identifikasi kebutuhan alat bantu kebersihan diri, berpakaian, berhias, dan
makan Terapeutik - Sediakan lingkungan terapeutik (suasana -
hangat, rileks, provasi) Siapkan keperluan pribadi Damping dalam melakukan perawatan diri
-
sampai mandiri Fasilitasi untuk menerima keadaan
-
ketergantungan Fasilitasi kemandirian, bantu jika tidak
-
mampu melakukan perawatan diri Jadwalkan rutinitas perawatan diri
-
Minat melakukan perawatan diri
kurang Gangguan citra tubuh
-
Edukasi
secara mendiri
Dukungan Perawatan Dri Observasi - Identifikasi kebiasaan aktivitas perawatan
Anjurkan
melakukan
perawatan
secara konsisten sesuai kemampuan
Setelah dilakukan tindakan keperawatan
SLKI :
diri
selama…x…jam gangguan citra tubuh pasien teratasi dengan kriteria hasil :
1. Monitor frekuensi mengkritik dirinya
SLKI :
2. Diskusikan
Citra tubuh 1. Verbalisasi perasaan negatif tentang perubahan tubuh menurun 2. Fokus pada penampilan masa lalu menurun
6
Gangguan eliminasi urin
Promosi citra tubuh perubahan
tubuh
dan
fungsinya 3. Diskusikan perbedaan penampilan fisik terhadap harga diri 4. Jelaskan
kepada
keluarga
tentang
perawatan dan perubahan citra tubuh
3. Hubungan sosial membaik
5. Latih peningkatan penampilan diri
Harga diri
6. Latih pengungkapan kemampuan diri
1. Penilaian diri positif meningkat 2. Perasaan malu menurun Setelah dilakukan asuhan keperawatan selama ….x… jam, diharapkan gangguan eliminasi urin yang dirasakan pasien berkurang dengan kriteria hasil : SLKI : Eliminasi urin 1. Sensasi berkemih meningkat 2. Distensi kandung kemih meningkat 3. Berkemih tidak tuntas menurun Kontinensia urin 1. Kemampuan berkemih meningkat 2. Residu volume setelah berkemih menurun
kepada oranglain maupun kelompok SIKI : Perawatan Retensi Urine a. Monitor tingkat distensi kandung kemih dengan palpasi dan perkusi b. Berikan rangsangan berkemih (kompres dingin pada abdomen) c. Jelaskan penyebab retensi urine d. Ajarkan cara melakukan rangsangan berkemih
7
Ganggguan pertukaran gas SLKI : Respirasi Penyebab Setelah dilakukan tindakan o Ketidakseimbangan ventilasikeperawatan ….. x…. jam, maka perfusi o Penurunan membrane alveolusGangguan pertukaran gas kapiler meningkat dengan kriteria hasil : Gejala dan tanda : a. Mayor Subjektif o Dyspnea Objektif o PCO2 meningkat/ menurun o PO2 menurun o Takikardia o pH arteri meningkat/menurun o bunyi napas tambahan b. Minor Subjektif o Pusing o Penglihatan kabur Objektif o Sianosis o Diaphoresis o Gelisah o Napas cuping hidung o Pola nafas abnormal o Warna kulit abnormal o Kesadaran menurun Kondisi klinis terkait
o o o o o o o
SIKI Respirasi Pemantauan respirasi 1. Observasi o Monitor frekuensi, irama, kedalaman, dan upaya nafas o Monitor pola nafas (seperti bradipnea, Dispnea menurun takipnea, hiperventilasi, kussmaul, Bunyi nafas tambahan cheyne-stokes, ataksisk) menurun o Monitor saturasi oksigen Gelisah menurun o Auskultasi bunyi nafas PCO2 membaik o Palpasi kesimetrisan ekspansi paru PO2 membaik o Monitor nilai AGD Takikardia membaik o Monitor hasil x-ray thoraks pH arteri membaik 2. Terapeutik o Atur interval pemantauan respirasi sesuai kondisi pasien o Dokumentasikan hasil pemantauan 3. Edukasi o Jelaskan tujuan dan prosedur pemantauan o Informasikan hasil pemantauan, jika perlu Terapi oksigen 1. Observasi o Monitor kecepatan aliran oksigen o Monitor alat terapi oksigen
o o o o o o o o o o
PPOK GJK Asma Pneumonia Tuberkulosis paru Penyakit membrane hialin Asfiksia PPHN Prematuritas Infeksi saluran nafas
o Monitor aliran oksigen secara periodic dan pastikan fraksi yang diberikan cukup o Monitor efektifitas terapi oksigen (mis. Oksimetri, AGD), jika perlu o Monitor kemampuan melepaskan oksigen saat makan o Monitor tanda tanda hipoventilasi o Monitor tanda dan gejala toksikasi oksigen dan atelektasis o Monitor tingkat kecemasan akibat terapi oksigen o Monitor integritas mukosa hidung akibat pemasangan oksigen 2. Terapeutik o Bersihkan secret pada mulut, hidung, dan trakea, jika perlu o Siapkan dan atur peralatan pemberian oksigen o Berikan oksigen tambahan, jika perlu o Tetap berikan oksigen saat pasien ditransportasi o Gunakan perangkat oksigen yang sesuai dengan tingkat mobilitas pasien 3. Edukasi o Ajarkan pasien dan keluarga cara menggunakan oksigen dirumah
8
4. Kolaborasi o Kolaborasi penentuan dosis oksigen o Kolaborasi penggunaan oksigen saat aktivitas dan/atau tidur Hipertermia SLKI : SIKI Penyebab Termoregulasi Nyeri dan Kenyamanan o Dehidrasi Setelah dilakukan intervensi selama Manajemen Nyeri ….x…… jam, maka hipertermia menurun Observasi o Terpapar lingkungan panas o Identifikasi lokasi, o Proses penyakit (mis. Infeksi dengan keriteria hasil karakteristik, durasi, frekuensi, dan kanker) o Menggigil menurun kualitas, intensitas nyeri o Ketidaksesuaian pakaian dengan o Tidak tampak kulit yang memerah o Identifikasi skala nyeri suhu lingkungan o Tidak ada kejang o Identifikasi respons nhyeri non o Peningkatan laju metabolissme o Tidak tampak Akrosianosis verbal o Respon trauma o Identifikasi faktor yang o Konsumsi oksigen menurun o Aktivitas berlebih memperberat dan o Piloereksi menurun o Penggunaan incubator memperingan nyeri o Idak tampak pucat o Identifikasi pengetahuan dan o Tidak terdapat takikardia Gejala dan tanda keyaninan tentang nyeri a. Mayor o Tidak tampak takipnea o Identifikasi pengaruh budaya Subyektif o Tidak terdapat bradikardia terhadap respon nyeri Tidak tersedia o Tidak ada hipoksia o Identifikasi pengaruh nyeri Obyektif o Suhu tubuh membaik pada kualitas hidup o Suhu tubuh diatas nilai o Suhu kulit membaik o Monitor keberhasilan terapi normal o Kadar glukosa membaik komplementer yang sudah b. Minor diberikan Subyektif o Monitor efek samping Tidak tersedia Obyektif penggunaan analgetik o Kulit merah Terapeutik o Berikan teknik nonfarmakologis untuk o Kejang mengurangi rasa nyeri o Takardi
o Tachipnea o Kulit terasa hangat Kondisi Klinis Terkait o Proses infeksi o Hipertiroid o Stroke o Dehidrasi o Trauma o Prematuritas
o Control lingkungan yang memperberat rasa nyeri o Fasilitasi istirahat dan tidur o Pertimbangkan jenis dan sumber nyeri dalam pemilihan strategi meredakan nyeri Edukasi o Jelaskan penyebab, periode, dan pemicu nyeri o Jelaskan strategi meredakan nyeri o Anjurkan memonitor nyeri secara mandiri o Anjurkan menggunakan analgetik secara tepat o Ajarkan teknik nonfarmakologis untuk mengurangi nyeri Kolaborasi o Kolaborasi pemberian analgetik, jika perlu Terapi relaksasi Observasi o Identifikasi penurunan energi, ketidakmampuan berkonsentrasi, atau gejala lain yang mengangu kemampuan kognitif o Identifikasi teknik relaksasi yang pernah efektif digunakan o Identifikasi kesediaan, kemampuan, dan penggunaan teknik sebelumnya o Monitor respons terhadap terapi relaksasi
9
Hipovolemia
SLKI
Terapeutik o Ciptakan lingkungan yang tenang dan tenang tanpa gangguan dengan pencahayaan dan suhu ruangan nyaman, jika memungkinkan o Gunakan pakaian longgar o Gunakan nada suara lembut dengan irama lambat dan berirama o Gunakan relaksasi sebagai strategi penunjang dengan analgetik atau tindakan medis lain , jika sesuai Edukasi o Jelaskan tujuan, manfaat, batasan, dan jenis relaksasi yang tersedia o Jelaskan secara rinci intervensi relaksasi yang dipilih o Anjurkan mengambil posisi nyaman o Anjurkan rileks dan merasakan sensai relaksasi o Anjurkan sering mengulamgi atau melatih teknik yang dipilij o Demonstrasikan dan latih teknik relaksasi Manajemen hypovolemia
Penyebab :
Setelah diberikan intervensi selama …x….
Observasi
Kehilangan cairan aktif
jam maka status cairan membaik, dengan
Kegagalan mekanisme regulasi
kriteria hasil :
Peningkatan permiabelitas kapiler
Periksa tanda dan gejala hypovolemia (mis. Frekuensi nadi meningkat, nadi
Kekuatan nadi meningkat
terba lemah, tekanan darah menurun,
Turgor kulit meningkat
tekanan nadi menyempit, turgor kulit
Kekurangan intake cairan
Ortopnea menurun
menurun, membrane mukosa kering,
Evaporasi
Dyspnea menurun
volume urin menurun, hematocrit
Gejala dan tanda
Frekuensi nadi membaik
meningkat, haus, lemah)
Mayor
Tekanan darah membaik
Subjektif (tidak tersedia)
Tekanan nadi membaik
Objektif
Membrane mukosa membaik
Hitung kebutuhan cairan
Frekuensi nadi meningkat
Kadar hb membaik
Berikan posisi mified tredelenburg
Nadi teraba lemah
Kadar ht membaik
Berikan asupan cairan oral
Tekanan darah menurun
Intake cairan membaik
Tekanan darah menyempit Turgor kulit menurun Membrane mukosa kering Volume urin menurun Hematocrit meningkat Minor Subjektif Merasa lemah Mengeluh haus Objektif Pengisian vena menurun Status mental berubah
Monitor intake dan output cairan Terapeutik
Edukasi Anjurkan memperbanyak asupan cairan oral Anjurkan menghindari perubahan posisi mendadak Kolaborasi Kolaborasi pemberian cairan IV isotonis (mis. NaCl, RL) Kolaborasi pemberiancairan IV hipotonis (mis. Glukosa 2,5%, NaCl 0,4%) Kolaborasi pemberian cairan koloid (mis. Albumin, plasmanate
Suhu tubuh meningkat
Kolaborasi pemberian produk darah
Konsentrasi urine meningkat Berat badan turun tiba-tiba Kondisi klinis terkait Penyakit adison
Manajemen syok hypovolemia Observasi Monitor status kardiopulmogonal
Trauma (pendarahan)
(frekuensi dan kekuatan nadi,
Luka bakar
frekuensi nafas, TD, MAP)
AIDS Penyakit crohn Muntah Diare Colitis ulseratif Hipoalbuminemia
Monitor status oksigenasi (oksimetri nadi, AGD) Monitor status cairan (masukan dan haluaran, turgor kulit, CRT) Periksa tingkat kesadarajndan respon pupil Periksa seluruh permukaan tubuh terhadap adanya DOTS (deformity/ deformitas, open wound/luka terbuka, tenderness/nyeri tekan, swelling/bengkak Terapeutik Pertahankan jalan nafas paten Berikan oksigen untuk
mempertahankan saturasi oksigen >94% Persiapkan intubasi dan ventilasi mekanis, jika perlu Lakukan penekanan langsung (direct pressure) pada perdarahan eksternal Berikan posisi syok (modified tredelenberg) Pasang jalur IV berukuran besar (mis. 14 atau 16) Pasang kateter urine untuk menilai produksi urine Pasang selang nasogastric untuk dekompresi lambung Ambil sampel darah untuk pemeriksaan darah lengkap dan elektrolit Kolaborasi Kolaborasi pemberian infus cairan kristaloid 1-2 L pada dewasa Kolaborasi pemberian infus cairan
kristaloid 20 mL/kgBB pada anak Kolaborasi pemberian transfuse darah, 10
Risiko hipovolemia
SLKI
jika perlu Manajemen hypovolemia
Faktor risiko
Setelah diberikan intervensi selama …x….
Observasi
Kehilangan cairan secara aktif
jam maka status cairan membaik, dengan
Gangguan absorbs cairan
kriteria hasil :
Periksa tanda dan gejala hypovolemia (mis. Frekuensi nadi meningkat, nadi
Usia lanjut
Kekuatan nadi meningkat
terba lemah, tekanan darah menurun,
Kelebihan berat badan
Turgor kulit meningkat
tekanan nadi menyempit, turgor kulit
Status hipermetabolik
Ortopnea menurun
menurun, membrane mukosa kering,
Kegagalan mekanisme regulasi
Dyspnea menurun
volume urin menurun, hematocrit
Evaporasi
Frekuensi nadi membaik
meningkat, haus, lemah)
Kekurangan intake cairan
Tekanan darah membaik
Efek agen farmakologis
Tekanan nadi membaik Membrane mukosa membaik
Kondisi klinis terkait
Kadar hb membaik
Penyakit Addison
Kadar ht membaik
Trauma/perdarahan
Intake cairan membaik
Luka bakar AIDS Penyait Crohn
Monitor intake dan output cairan Terapeutik Hitung kebutuhan cairan Berikan posisi mified tredelenburg Berikan asupan cairan oral Edukasi Anjurkan memperbanyak asupan cairan oral Anjurkan menghindari perubahan
Muntah Diare Colitis ulseratif
posisi mendadak Kolaborasi Kolaborasi pemberian cairan IV isotonis (mis. NaCl, RL) Kolaborasi pemberiancairan IV hipotonis (mis. Glukosa 2,5%, NaCl 0,4%) Kolaborasi pemberian cairan koloid (mis. Albumin, plasmanate Kolaborasi pemberian produk darah Pemantauan cairan Observasi Monitor rekuensi dan kekuatan nadi Monitor frekuensi napas Monitor tekanan darah Monitor berat badan monitor waktu pengisian kapiler Monitor turgor kulit Monitor jumlah, warna dan berat jenis urine
Monitor kadar albumin dan protein total Monitor hasil pemeriksaan urine Monitor intake dan output cairan Identifikasi tanda-tanda hypovolemia Identifikasi factor risiko ketidakseimbangan cairan Terapeutik Atur interval waktu pemantauan sesuai dengan kondisi pasien Dokumentasikan hasil pemantauan Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika 11
Hipervolemia
SLKI
perlu Manajemen hypervolemia
Penyebab
Setelah diberikan intervensi selama …x….
Observasi
Gangguan mekanisme regulasi
jam maka keseimbangan cairan meningkat,
periksa tanda dan gejala hypervolemia
Kelebihan asupan cairan
dengan kriteria hasil :
identifikasi penyebab hypervolemia
Kelebihan asupan natrium
asupan cairan meningkat
monitor status hemodinamik
Gangguan aliran balik vena
haluaran urine meningkat
monitor intake dan output cairan
Efek agen farmakologis
kelembaban membrane mukosa
monitor tanda hemokonsentrasi
Gejala dan tanda mayor Subjektif
meningkat
monitor tanda peningkatan tekanan
edema menurun
onkotik plasma
Ortopnea
dehidrasi menurun
monitor kecepatan infus secara ketat
Dyspnea
tekanan darah membaik
monitor efek samping diuretic
Paroxysmal nocturnal dyspnea
denyut nadi membaik
Objektif Edema anasarka dan/atau edema perifer Berat badan meningkat dalam waktu sinngkat JVP atau CVP Reflek hepatojugular positif Gejala dan Tanda Minor Subjektif (tidak tersedia) Objektif Distensi vena jugularis Terdengar suara nafas tambahan Hepaotomegali Kadar Hb/Ht turun
membrane mukosa membaik
Terapeutik
timbang berat badan setiap hari pada waktu yang sama
berat badan membaik
batasi asupan cairan dan garam
tinggikan keoala tempat tidur 30-40o
Edukasi anjurkan melapor jika haluaran urine <0,5 mL/kg/jam dalam 6 jam anjurkan melapor jika BB bertambah >1 kg dalam sehari ajarkan cara mengukur dan mencatat asupan dan haluaran cairan ajarkan cara membatasi cairan Kolaborasi kolaborasi pemberian diuretic
Oliguria Intake lebih banyak dari output Kongesti paru Kondisi klinis terkait
kolaborasi penggantian kehilangan kalium akibat diuretic kolaborasi pemberian CRRT, bila perlu
Penyakit ginjal Hipoalbuminemia
Pemantauan cairan
GJK
Observasi
Kelainan hormone Penyakit hati Penyakit vena perifer imobilitas
Monitor rekuensi dan kekuatan nadi Monitor frekuensi napas Monitor tekanan darah Monitor berat badanmonitor waktu pengisian kapiler Monitor turgor kulit Monitor jumlah, warna dan berat jenis urine Monitor kadar albumin dan protein total Monitor hasil pemeriksaan urine Monitor intake dan output cairan Identifikasi tanda-tanda hipervolemia Identifikasi factor risiko
ketidakseimbangan cairan Terapeutik Atur interval waktu pemantauan sesuai dengan kondisi pasien Dokumentasikan hasil pemantauan Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika perlu 12
Kesiapan Persalinan
Setelah dilakukan asuhan keperawatan
SIKI
selama ….x… jam, diharapkankesiapan
Perawatan
persalinan dapat teratasi dengan kriteria
Ketiga
hasil : SLKI Status antepartum 1. Kelekatan emosional dengan janin
1. Memonitor tanda-tanda vital
meningkat 2. Koping dengan ketidaknyamanan
4. Periksa denyut jantung janin
kehamilan menurun Tingkat pengetahuan Perilaku sesuai anjuran meningkat
Kehamilan
Trimester
2. Timbang berat badan ibu 3. Umur tinggi fundus 5. Anjurkan menghindari kelelahan Edukasi Persalinan 1. Identifikasi tingkat pengetahuan 2. Identifikasi pemahaman ibu persalinan
tentang
Perilaku sesuai pengetahuan
3. Siapkan materi dan media pendidikan
meningkat
kesehatan 4. Berikan kesempatan untuk bertanya 5. Jelaskan metode persalinan yang ibu
Perilaku keliru terhadap masalah menurun
inginkan 6. Jelaskan persiapan dan tempat persalinan 7. Anjurkan ibu mengikuti kelas ibu hamil pada usia kehamilan lebih dari 36 minggu 8. Ajarkan teknik relaksasi untuk meredakan kecemasan
dan
ketidaknyamanan
persalinan 13
Kesiapan Peningkatan Manajemen Setelah dilakukan asuhan keperawatan Bimbingan Antisipatif 1. Identifikasi metode penyelesaian masalah Kesehatan selama ... x ... menit diharapakan Definisi yang biasa digunakan manajemen kesehatan meningkat dengan Pola pengaturan dan pengintegrasian 2. Identifikasi kemungkinan perkembangan kriteria hasil : program kesehatan ke dalam kehidupan atau krisis situasional yang akan terjadi 1. Melakukan tindakan untuk mengurangi sehari-hari yang cukup untuk serta dampaknya pada anak dan keluarga faktor risiko meningkat 3. Jadwalkan kunjungan pada setiap tahap memenuhi tujuan kesehatan dan dapat 2. Aktivitas sehari-hari efektif memenuhi perkembangan anak (jadwal imunisasi, ditingkatkan tujuan kesehatan meningkat Gejala dan tanda mayor rutin mengukur BB dan PB anak) Subjektif 4. Berikan referensi baik cetak ataupun 1. Mengekspresikan elektronik (tentang penyakit polio dan keinginan untuk mengelola masalah jadwal imunisasi) kesehatan dan pencegahannya 5. Jelaskan perkembangan dan perilaku Objektif
1.
Pilihan
hidup
sehari-hari tepat untuk memenuhi tujuan program kesehatan Gejala dan tanda minor Subjektif 1. Mengekspresikan tidak adanya hambatan yang berarti dalam mengintegrasikan program yang ditetapkan untuk mengatasi masalah kesehatan 2.
Menggambarkan berkurangnya
faktor
risiko
normal pada anak Edukasi Kesehatan 1. Identifikasi ibu atau untuk kesiapan dan kemampuan menerima informasi 2. Identifikasi faktor – faktor ibu yang dapat meningkatkan dan menurunkan motivasi mengetahui tentang penyakit 3. Berikan kesempatan ibu untuk bertanya 4. Jelaskan pada ibu faktor risiko yang dapat mempengaruhi kesehatan anak 5. Ajarkan pada ibu perilaku hidup bersih dan sehat
terjadinya masalah kesehatan Objektif 1. Tidak ditemukan
Edukasi Penyakit 1. Identifikasi ibu atau untuk kesiapan dan
adanya gejala masalah kesehatan
kemampuan menerima informasi 2. Berikan kesempatan ibu dan keluarga
atau penyakit yang tidak terduga
untuk bertanya 3. Jelaskan tanda
dan
gejala
yang
ditimbulkan oleh penyakit hepatitis B 4. Anjurkan melapor jika merasakan tanda dan gejala penyakit hepatitis B 5. Jelaskan jadwal imunisasi Identifikasi Risiko 1. Identifikasi risiko biologis, lingkungan dan
perilaku 2. Tentukan metode pengelolaan risiko yang baik 3. Lakukan pengelolaan risiko secara efektif 4. Lakukan update perencanaan secara regular (mis, bulanan, triwulan, tahunan) Manajemen Perilaku 1. Identifikasi harapan untuk mengendalikan perilaku 2. Diskusikan
tanggung
jawab
terhadap
perilaku 3. Jadwalkan pemeriksaan anak secara rutin 4. Ciptakan dan pertahankan lingkungan dan kegiatan perawatan konsisten setiap dinas Penentuan Tujuan Bersama 1. Identifikasi tujuan – tujuan yang akan dicapai 2. Nyatakan tujuan dengan kalimat positif
14
Kesiapan Peningkatan Pengetahuan
dan jelas 3. Anjurkan mengenal masalah yang dialami Setelah dilakukan tindakan keperawatan Promosi kesiapan penerimaan informasi
Gejala dan Tanda Mayor
selama …x …. jam pasien mampu
Identifikasi informasi yang akan
Subjektif :
meningkatkan
disampaikan Identifikasi pemahaman tentang
Mengungkapkan minat dalam belajar
kesiapan
dengan kriteria hasil :
pengetahuan
kondisi kesehatan saat ini
Menjelaskan pengetahuan tentang suatu topik Menggambarkan pengalaman sebelum yang sesuai dengan topik Objektif : Prilaku sesuai pengetahuan
dengan
Tingkat pengetahuan
Identifikasi kesiapan penerimaan
Keberlanjutan pelayanan rutin
informasi Lakukan penguatan potensi dan
komunitas Ketersediaan pelayanan kesehatan Ketersediaan sumber daya untuk
keluarga untuk menerima informasi Libatkan pengambilan keputusan
memenuhi kebutuhan dasar Kesiapan komunitas untuk tanggap krisis Adaptasi komunitas terhadap perubahan Motivasi Upaya mencari sumber sesuai kebutuhan Upayakan mencari dukungan sesui
kebutuhan Prilaku bertujuan inisiatif Proses informasi Tingkat kepatuhan Status kognitif
dalam keluarga untuk menerima informasi Fasilitasi mengenali kondisi tubuh yangyang membutuhkan layanan keperawatan Dahulukan menyampaikan informasi baik (positif) sebelum menyampaikan informasi kurang baik ( negative) terkait kondisi pasien Berikan nomor kontak yang dapat dihubungi jika pasien membutuhkan bantuan Catat identitas dan nomor kontak pasien untuk meningkatkan atau follow up kondisi pasien Fasilitasi askes pelayanan pada saat dibutuhkan Berikan informasi berupa alur, leaflet atau gambar untuk memudahkan
pasien mendapatkan informasi kesehatan Anjurkan keluarga mendapingi pasien selama fase akut, progresif atau terminal, jika memungkinkan Edukasi Kesehatan Identifikasi kesiapan dan kemampuan menerima informasi Identifikasi faktor-faktor yang dapat meningkatkan dan menurunkan motivasi prilaku hidup bersih dan sehat Sediakan materi dan media pendidikan kesehatan Jadwalkan pendidikan kesehatan sesuai kesepakatan Berikan kesempatan untuk bertanya Jelaskan faktor resiko yang dapat mempengaruhi kesehatan Ajarkan prilaku hidup bersih dan sehat Ajarkan strategi yang dapat digunakan untuk meningkatkan prilaku hidup bersih dan sehat 15
Konstipasi
Setelah dilakukan tindakan keperawatan
SIKI :
selama…x…jamkonstipasi pasien teratasi
Manajemen konstipasi
dengan kriteria hasil :
1.
Identifikasi faktor risko konstipasi
SLKI :
2.
Monitor
Eliminasi fekal
tanda-tanda
ruptur
bowel/peritonitis
1. Kontrol pengeluaran feses meningkat
Jelaskan penyebab dan rasionalisasi
3.
2. Keluhan defekasi lama dan sulit
tindakan pada pasien
menurun
4.
Lakukan massase abdomen
3. Konsistensi feses membaik
5.
Anjurkan diet (cairan dan serat)
4. Frekuensi defekasi membaik
6.
Jelaskan
pada
klien
konsekuensi
menggunakan laxative dalam waktu yang lama Kolaborasi penggunaan obat pencahar
7.
16
Menyusu Tidak Efektif Penyebab : Fisiologi 1. 2. 3. 4. 5. 6. 7.
Ketidakadekuatan suplai ASI Hambatan pada nenonatus Abnormal payudara Ketidakadekuatan reflex oksitosin Payudara bengkak Riwayat operasi payudara Kelahiran kembar
Situasi 6. Tidak rawat gabung 7. Kurang terpapar informasi pentingnya
menyusui
dan
tentang manfaat
Setelah diberikan asuhan keperawatan selama …x… jam diharapkan status menyusui membaik dengan kriteria hasil : Perlekatan bayi pada payudara ibu
meningkat Kemampuan
dengan benar meningkat Miksi bayi lebih dari 8 kali/24 jam
meningkat Berat badan bayi meningkat Tetesan/pancaran ASI meningkat Suplai ASI adekuat meningkat Putting tidak lecet setelah 2 minggu
ibu
memposisikan
bayi
Promosi ASI Ekslusif Observasi identifikasi kebutuhan laktasi bagi ibu pada antenatal, intranatal, dan post natal Terapeutik Fasilitasi ibu melakukan IMD Fasilitasi ibu untuk rawat gabung atau
room in Gunakan sendok dan cangkir jika bayi
belum bisa menyusu Dukung ibu menyusui mendampingi
ibu
menyusui berlangsung
selama
dengan kegiatan
menyusui 8. Kurangnya dukungan keluarga
Gejala dan tanda mayor Subjektif : Kelelahan maternal
Kecemasan maternal
Objektif
Bayi tidak mampu melekat pada
payudara ibu ASI tidak menetes/memancar BAK bayi kurang dari 8 kali dalam
24 jam Nyeri dan/lecet
terus
menerus
setelah minggu kedua
Gejala dan tanda minor Subjektif : Objektif
Intake bayi tidak adekuat Bayi menghisap tidak
menerus Bayi menangis saat disusui Bayi rewel dan menangis terus
terus
dalam jam-jam pertama setelah
menyusui Menolak untuk menghisap
melahirkan meningkat Kepercayaan diri ibu meningkat Bayi tidur setelah menyusu meningkat Payudara ibu kosong setelah menyusui
meningkat Intak bayi meningkat Hisapan bayi meningkat Lecet pada putting menurun Kelelahan maternal menurun Kecemasan maternal menurun Bayi rewel Bayi menangis setelah menyusu
Diskusikan dengan keluarga tentang ASI
ekslusif Siapkan kelas menyusui pada masa prenatal minimal 2 kali dan periode oasca
partum minimal 4 kali Edukasi Jelaskan manfaat menyusui bagi ibu dan
bayi Jelaskan pentingnya menyusui di malam hari
untuk
mempertahankan
dan
meningkatkan produks ASI Jelaskan tanda-tanda bayi cukup ASI Jelaskan manfaat rawat gabung Anjurkan ibu menyusui sesegera mungkin
setelah melahirkan Anjurkan ibu memberikan nutrisi kepada
bayi hanya dengan ASI Anjurkan ibu menyusui sesering mungkin
setelah lahir sesuai kebutuhan Anjurkan ibu menjaga produksi ASI dengan memerah walaupun kondisi bayi atau ibu terpisah
Konseling Laktasi Observasi identifikasi keadaan emosional ibu saat akan dilakukan konseling menyusui
identifikasi
menyusui identifikasi permasalahan yang ibu alami
keinginan
dan
tujuan
selama proses menyusui Terapeutik Gunakan teknik mendengarkan aktif Berikan pujian terhadap perilaku ibu yang benar Edukasi Ajarkan teknik menyusui yang tepat
17
Nyeri akut Penyebab :
SLKI: Setelah dilakukan asuhan keperawatan
1. Agen pencedra fisiologis (mis. Inflamasi iskemia, neoplasma) 2. Agenpencedera kimiawi (mis. Terbakar,
selama 3 x 24 jam diharapkan nyeri pada
bahan kimia iritan) 3. Agen pencedera fisik (mis. Abses,
Tingkat Nyeri 1. Nyeri berkurang dengan skala 2 2. Pasien tidak mengeluh nyeri 3. Pasien tampak tenang 4. Pasien dapat tidur dengan tenang 5. Frekuensi nadi dalam batas normal (60-
amputasi, prosedur operasi, taruma, dll)
Gejala dan tanda mayor Subjektif : mengeluh nyeri Objektif
Tampak meringis Bersikap proaktif (mis. waspada,
posisi menghindari nyeri) Gelisah Frekuensi nadi meningkat Sulit tidur
Gejala dan tanda minor
pasien berkurang dengan kriteria hasil :
100 x/menit) 6. Tekanan darah dalam batas normal (90/60 mmHg – 120/80 mmHg) 7. RR dalam batas normal (16-20 x/menit) Kontrol Nyeri 1. Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri 2. Mampu mengenali nyeri (skala,
SIKI : Manajemen nyeri Observasi -
Identifikasi lokasi, karakteristik, durasi,
-
frekuensi, kualitas, intensitas nyeri Identifikasi skala nyeri Identifikasi respon nyeri nonverbal Identifikasi factor yang memperingan
-
dan memperberat nyeri Identifikasi pengetahuan dan keyakinan
-
tentang nyeri Identifikasi budaya terhadap respon nyeri Identifikasi pengaruh nyeri terhadap
-
kualitas hidup pasien Monitor efek samping penggunaan
-
analgetik Monitor keberhasilan terapi
Subjektif : Objektif
Tekanan darah meningkat Pola nafas berubah Nafsu makan berubah Proses berpikir terganggu Menarik diri Berfokus pada diri sendiri diaforesisi
intensitas, frekuensi dan tanda nyeri) Status Kenyamanan 1. Menyatakan rasa nyaman setelah nyeri berkurang
komplementer yang sudah diberikan Terapeutik -
Fasilitasi istirahat tidur Kontrol lingkungan yang memperberat nyeri ( missal: suhu ruangan,
-
pencahayaan dan kebisingan). Beri teknik non farmakologis untuk meredakan nyeri (aromaterapi, terapi pijat, hypnosis, biofeedback, teknik imajinasi terbimbimbing, teknik tarik napas dalam dan kompres hangat/ dingin)
Edukasi -
Jelaskan penyebab, periode dan pemicu
-
nyeri Jelaskan strategi meredakan nyeri Anjurkan menggunakan analgetik secara
-
tepat Anjurkan monitor nyeri secara mandiri
Kolaborasi -
Kolaborasi pemberian analgetik, jika perlu
18
Nyeri Kronis
SLKI: Setelah dilakukan asuhan keperawatan
SIKI Manajemen nyeri
selama 3 x 24 jam diharapkan nyeri pada pasien berkurang dengan kriteria hasil : Tingkat Nyeri 1. Nyeri berkurang dengan skala 2 2. Pasien tidak mengeluh nyeri 3. Pasien tampak tenang 4. Pasien dapat tidur dengan tenang 5. Frekuensi nadi dalam batas normal (60100 x/menit) 6. Tekanan darah dalam batas normal (90/60 mmHg – 120/80 mmHg) 7. RR dalam batas normal (16-20 x/menit) Kontrol Nyeri 1. Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri 2. Mampu mengenali nyeri (skala,
Observasi -
Identifikasi lokasi, karakteristik, durasi,
-
frekuensi, kualitas, intensitas nyeri Identifikasi skala nyeri Identifikasi respon nyeri nonverbal Identifikasi faktor yang memperingan
-
dan memperberat nyeri Identifikasi pengetahuan dan keyakinan
-
tentang nyeri Identifikasi budaya terhadap respon nyeri Identifikasi pengaruh nyeri terhadap
-
kualitas hidup pasien Monitor efek samping penggunaan
-
analgetik Monitor keberhasilan terapi komplementer yang sudah diberikan
intensitas, frekuensi dan tanda nyeri) Status Kenyamanan 1. Menyatakan rasa nyaman setelah nyeri
Terapeutik -
Berikan teknik non farmakologis untuk meredakan nyeri (aromaterapi, terapi
berkurang
pijat, hypnosis, biofeedback, teknik imajinasi terbimbimbing, teknik tarik -
napas dalam dan kompres hangat/ dingin) Kontrol lingkungan yang memperberat nyeri ( missal: suhu ruangan, pencahayaan dan kebisingan)
- Fasilitasi istirahat tidur Perawatan kenyamanan Observasi - Identifikasi gejala yang tidak menyenangkan (mis. Mual, nyeri, gatal, sesak) - Identifikasi pemahaman tentang kondisi, situasi dan perasaannya Terapeutik - Berikan posisi yang nyaman - Ciptakan lingkungan yang nyaman Edukasi - Jelaskan mengenai kondisi dan pilihan -
terapi/pengobatan Ajarkan terapi relaksasi Ajarkan teknik distraksi dan imajinasi
terbimbing Kolaborasi - Kolaborasi 19
Resiko Hipotermia
pemberian
analgesik,
antipruritus, antihistamin, jika perlu SLKI SIKI Label Setelah dilakukan asuhan keperawatan Manajemen Hipotermia 1. Monitor suhu tubuh selama ...x... jam diharapkan klien 2. Monitor nadi dan pernafasan terhindar dari resiko hipotermia dengan 3. Pertahankan suhu tubuh bayi 4. Selimuti bayi segera setelah kriteria hasil: Termoregulasi lahir 1. Suhu tubuh bayi dalam 5. Tempatkan bayi baru lahir
rentang normal (36,5-37,5°C) 2. Warna kulit merah muda
20
21
Resiko Infeksi
Retensi Urine Penyebab 1. 2. 3. 4.
Peningkatan tekanan uretra Kerusakan arkus reflex Blok sfingter Disfungsi neurologis (mis. Trauma,
penyakit saraf) 5. Efek agen farmakologis (mis.atropine, belladonna, psikotropik, antihistamin, opiate)
Gejala dan tanda mayor Subjektif : 1. Sensasi penuh pada kandung kemih
Objektif : 1. Disuria atau anuria 2. Distensi kandung kemih
dalam inkubator dibawah penghangat
sesuai kebutuhan SLKI SIKI Setelah dilakukan asuhan keperawatan Pencegahan Infeksi 1. Monitor tanda dan gejala infeksi selama ...x... jam diharapkan klien 2. Cuci tangan sebelum dan sesudah kontak terhindar dari resiko infeksi dengan kriteria dengan pasien dan lingkungan pasien hasil: 3. Lakukan perawatan tali pusat Tingkat Infeksi 4. Ajarkan ibu cara cuci tangan dengan 1. Integritas Kulit Baik benar 5. Kolaborasi pemberian imunisasi jika Setelah dilakukan asuhan keperawatan selama…x…jam diharapkan masalah retensi urine membaik dengan kriteria hasil: □ □ □ □ □ □ □ □
Sensasi berkemih meningkat Distensi kandung kemih menurun Berkemih tidak tuntas menurun Volume residu urine menurun Urine menetes (dribbling) menurun Disuria menurun Frekuensi BAK membaik Karakteristik urine membaik
perlu Manajemen Eliminasi Urine Observasi 1. Identifikasi tanda dan gejala retensi urine 2. Identifikasi faktor yang menyebabkan retensi urine 3. Monitor eliminasi urine (mis.frekuensi, konsistensi, aroma, volume dan warna)
Terapeutik 1. Catat waktu dan haluaran berkemih 2. Batasi asupan cairan, jika perlu
Edukasi 1. Ajarkan tanda dan gejala infeksi saluran kemih 2. Ajarkan mengukur asupan cairan dan haluaran urine 3. Ajarkan mengenali tanda berkemih dan
Gejala dan tanda minor Subjektif : 1. Dribbling
Objektif : 1. Inkontinensia berlebih 2. Residu urine 150 ml atau lebih
waktu yang tepat untuk berkemih 4. Ajarkan terapi modalitas penguatan otototot panggul/berkemih 5. Anjurkan minum yang cukup, jika tidak ada kontraindikasi 6. Anjurkan mengurangi minum menjelang tidur
Kolaborasi 1. Kolaborasi pemberian obat Supositoria uretra jika perlu
Perawatan Kateter Urine Observasi 1. Monitor kepatenan kateter urine 2. Monitor tanda dan gejala infeksi saluran kemih 3. Monitor tanda dan gejala obstruksi aliran urine 4. Monitor kebocoran kateter, selang dan kantung urine 5. Monitor input dan output cairan (mis. Jumlah dan karakteristik)
Terapeutik 1. Gunakan teknik aseptic selama perawatan kateter urine 2. Pastikan kateter
dan
kantung
urine
terbebas dari lipatan 3. Pastikan kantung urine diletakkan di
bawah ketinggian kandung kemih dan tidakdi lantai 4. Lakukan perawatan perineal minimal 1x sehari 5. Kosongkan kantung urine jika kantung urine sudah terisi setengahnya 6. Lepaskan kateter urine sesuai kebutuhan 7. Jaga privasi selama melakukan tindakan
Edukasi 1. Jelaskan tujuan, manfaat, prosedur dan risiko sebelum pemasangan kateter
Perawtaan Retensi Urine Observasi 1. 2. 3. 4.
Identifikasi penyebab retensi urine Monitor efek agens farmakologis Monitor intake dan output cairan Monitor tingkat distensikandung kemih dengan palpasi atau perkusi
Terapeutik 1. Sediakan privasi untuk berkemih 2. Berikan rangsangan berkemih
(mis.
Kompres dingin pada abdomen) 3. Fasilitasi berkemih dengan interval yang teratur
Edukasi 1. Jelaskan penyebab retensi urine 2. Anjurkan pasien atau keluarga mencatat output urine
3. Ajarkan
cara
melakukan
rangsangan
berkemi
22
Pencapaian Peran Menjadi Orang Tua Gejala dan tanda mayor Objektif : 1. Bounding attachment optiomal 2. Perilaku positif menjadi orangtua 3. Saling berinteraksi dalam merawat bayi
Gejala dan tanda minor Subjektif : 1. Mengungkapkan kepuasan dengan bayi
Objektif : 1. Melakukan stimulasi visual, taktil dan pendengaran terhadap bayi
Setelah dilakukan asuhan keperawatan selama…x…jam diharapkan pencapaian peran menjadi orang tua membaik dengan kriteria hasil:
Promosi Antisipasi Keluarga Observasi 1. Identifikasi atau
kemungkinankrisis
masalah
situasi
perkembangan
serta
□ □
Bounding attachment meningkat Perilaku positif menjadi orangtua
□ □
meningkat Interaksi perawatan bayi meningkat Verbalisasi kepuasan memiliki bayi meningkat Kebutuhan fisik anak/anggota keluarga
1. Fasilitasi dalam memutuskan strategi
□ □
terpenuhi meningkat Kebutuhan emosi anak/anggota keluarga
keluarga 2. Lakukan
□
terpenuhi meningkat Keinginan meningkatkan peran menjadi
secara berkala, jika perlu 3. Buat jadwal aktivitas bersama keluarga
orang tua meningkat
dampaknya pada kehidupan keluarga 2. Identifikasi metode pemecahan masalah yang sering digunakankeluarga
Terapeutik pemecahan
masalah kunjungan
yang
dihadapi
kepada
keluarga
terkait masalah kesehatan yang dihadapi
Edukasi 1. Jelaskan perkembangan dan perilaku yang normal kepada keluarga
Kolaborasi 1. Kerjasama
dengan
tenaga
kesehatan
terkait lainnya, jika perlu
Edukasi Perawatan bayi Observasi 1. Identifikasi kesiapan dan kemampuan
menerima informasi
Terapeutik 1. Sediakan materi dan media pendidikan kesehatan 2. Berikan kesempatan untuk bertanya
Edukasi 1. Jelaskan manfaat perawatan bayi 2. Ajarkan memandikan bayi dengan memperhatikan suhu ruangan 21-24oC dan dalam waktu 5-10 menit, sehari 2 kali 3. Ajarkan perawatan tali pusat 4. Ajarkan memantau tanda vital bayi 36,537,5 oC 5. Anjurkan menjemur bayi sebelum jam 9 pagi 6. Ajarkan pijat bayi 7. Anjurkan segera mengganti popok jika basah 8. Anjurkan penggunaan pakaian bayi dari bahan katun 9. Anjurkan menyusui sesuai kebutuhan bayi
23
Pola nafas tidak efektif Penyebab Depresi pusat pernapasan Hambatan upaya napas Deformitas dinding dada Deformitas tulang dada Gangguan neuromuscular
SIKI SIKI Respirasi : Manajemen jalan nafas Setelah dilakukan tindakan 1. Observasi keperawatan ...x... jam, maka pola Monitor pola nafas (frekuensi, nafas tidak efektif menigkat dengan kedalaman, usaha nafas) kriteria hasil : Monitor bunyi nafas tambahan Penggunaan otot bantu nafas (mis. Gurgling, mengi, menurun wheezing, ronkhi)
Gangguan neurologis Penurunan energy Obesitas Posisi tubuh yang menghambat ekspansi paru Sindrom hipoventilasi Kerusakan inervasi diafragma Cedera pada medulla spinalis Efek agen farmakologis Kecemasan Gejala dan tanda mayor Subjektif Dyspnea Objektif Penggunaan otot bantu pernafasan Fase ekspirasi memanjang Pola nafas abnormal
Gejala dan tanda minor Sujektif Ortopnea Objektif Pernafasan pursed lips Pernapasan cuping hidung Diameter thoraks anterior posterior meningkat
Dispnea menurun Pemanjangan fase ekspirasi menurun Frekuensi nafas membaik Kedalaman nafas membaik
2. Terapeutik Posisikan semi fowler Berikan minuman hangat Berikan oksigen 3. Edukasi Anjurkan asupan cairan 200 ml/hari, jika tidak kontraindikasi Ajarkan teknik batuk efektif 4. Kolaborasi Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik, jika perlu Pemantauan respirasi 1. Observasi Monitor frekuensi, irama, kedalaman, dan upaya nafas Monitor pola nafas (seperti bradipnea, takipnea, hiperventilasi, kussmaul, cheyne-stokes, ataksisk) Monitor saturasi oksigen Auskultasi bunyi nafas Palpasi kesimetrisan ekspansi paru Monitor nilai AGD Monitor hasil x-ray thoraks 2. Terapeutik Atur interval pemantauan respirasi sesuai kondisi pasien
Ventilasi semenit menurun Kapasitas vital menurun Tekanan ekspirasi menurun Tekanan inspirasi menurun Ekskursi dada berubah
Kondisi klinis terkait Depresi system saraf pusat Cedera kepala Trauma thoraks Gullian bare syndrome Multiple sclerosis Myasthenia gravis Stroke Kuadriplegia 1. Intoksikasi alcohol 24
Risiko Perdarahan Setelah diberikan asuhan keperawatan selama Faktor Risiko: …x… jam diharapkan Tingkat perdarahan Aneurisma menurun dengan kriteria hasil : Gangguan gastrointestinal Kelembapan membarane mukosa meningkat Gangguan fungsi hati (mis. Sirosis Kelembapan kulit meningkat Kognitif meningkat hepatis) Komplikasi kehamilan (mis. Hemoptisis menurun Hematemesis menurun Ketuban pecah dini, plasenta Hematuri menurun Perdarahan anus menurun previa, kehamilan kembar, dll) Komplikasi pasca partum (mis. Distensi abdomen menurun Perdarahan vagina menurun Atoni uteri, retensi plasenta) Perdarahan pasca operasi menurun Gangguan koagulasi Hemoglobin membaik Efek agen farmakologis Hematokrit membaik Tindakan pembedahan Tekanan darah membaik
Dokumentasikan hasil pemantauan 3. Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika perlu
Pencegahan perdarahan 1. Observasi a. Monitor tanda dan gejala perdarahan b. Monitor nilai hematokrit/hrmoglobin sebelum dan setelah kehilangan darah c. Monitor tanda-tanda vital ortostatik d. Monitor koagulasi (mis. Prothrombin time, 2. 3.
fibrinogen, degradasi fibrin) Terapeutik Pertahankan bed rest selama perdarahan Batasi tindakan invasif, jika perlu Gunkan kasur pencegah dekubitus Hindari pengukuran suhu rektal Edukasi
Trauma Kurang terpapar informasi tentang
pencegahan perdarahan Proses keganasan
Denyut nadi apikal membaik Suhu tubuh membaik
Jelaskan tanda dan gejala perdarahan Anjurkan menggunakan kaus kaki
ambulasi Anjurkan meningkatkan asupan cairan untuk
menghindari konstipasi Anjurkan menghindari
antikoagulan Anjurkan meningkatkan makanan dan vitamin
K Anjurkan segera lapor segera jika terjadi
perdarahan 4. Kolaborasi Kolaborasi
pemberian
aspirin
obat
saat
atau
pengontrol
perdarahan, jika perlu Kolaborasi pemberian produk darah, jika
perlu Kolaborasi pemberian pelunak tinja, jika perlu
Perawatan area insisi 2. Observasi Perisa lokasi insisi adanyakemerahan bengkak atau tanda-tanda dehisen atau eviserasi Monitor penyembuhan area insisi Monitor tanda dan gejaka-gejala infeksi 3. Terapeutik Bersihkan area insisi dengan
pembersihan yang tepat Usap area insisi dari area yang bersih
menuju area yang kurang bersih. Berikan salep asepti, jika perlu
4. Edukasi Ajarkan meminimalkan penekanan pada
25
Risiko perfusi jaringan perifer tidak Setelah dilakukan tindakan keperawatan efektif
selama…x…jam tidak terjadi perfusi jaringan perifer tidak efektif dengan kriteria hasil :
area insisi Ajarkan cara merawat area insisi.
SIKI : Manajemen sensasi perifer a. Periksa perbedaan panas atau dingin b. Monitor perubahan kulit c. Hindari pemakaian benda-benda yang
berlebihan suhuhnya (terlalu panas/dingin) SLKI : d. Anjurkan pemakaian sepatu lembut dan Status sirkulasi Kriteria hasil: bertumit rendah a. Kekuatan nadi mengingkat e. Kolaborasi pemberian analgetik b. Tekanan systole dan diastole dalam rentang yang diharapkan c. Akral dingin menurun d. Fatigue menurun 26
Risiko Termoregulasi Tidak Efektif Penyebab Stimulasi pusat termotergulasi hipotalamus Fluktuasi suhu lingkungan
Setelah dilakukan asuhan keperawatan Edukasi pengukuran suhu tubuh selama ... x... menit diharapkan suhu tubuh Identifikasi kesiapan dan kemampuan membaik dengan kriteria hasil : Termoregulasi Mengigil menurun
menerima informasi Sediakan materi dan media pendidikan kesehatan
Proses penyakit (mis. Infeksi) Proses penuaan Dehidrasi Ketidaksesuaian pakaian untuk
suhu lingkungan Peningkatan kebutuhan oksigen Perubahan laju metabolism Suhu lingkungan ekstrem Ketidakadekuatan suplai lemak
subkutan Berat badan ekstrem Efek agen farmakologis Gejala dan tanda mayor Objektif Kulit dingin / hangat Menggigil Suhu tubuh fluktuatif Gejala dan tanda minor Objektif Piloereksi Pengisian kapiler >3 detik Tekanan darah meningkat Pucat Frekuensi napas meingkat Takikardia Kejang Kulit kemerahan Dasar kuku sianotik
Suhu tubuh membaik Suhu kulit membaik Takikardi menurun Bradikardi menurun Takipnea menurun Pucat menurun Kejang menurun Hipoksia menurun Tekanan darah membaik Kadar glukosa darah membaik
Jadwalkan pendidikan kesehatan sesuai kesepakatan Dokumentasikan hasil pengukuran suhu Jelaskan prosedur pengukuran suhu tubuh Anjurkan terus memegang bahu dan menahan dada saat pengukuran aksila Ajarkan memilih lokasi pengukuran suhu oral dan aksila Ajarkan cara meletakkan ujung thermometer dibawah lidak atau di bagian tengah aksila Ajarkan cara membaca hasil thermometer raksa dan/atau elektronik Edukasi termotergulasi Identifikasi kesiapan dan kemampuan menerima informasi Sediakan materi dan media pendidikan kesehatan Jadwalkan pendidikan kesehatan sesuai
kesepakatan Berikan kesempatan untuk bertanya Ajarkan kompres hangat bila demam Ajarkan cara pengukuran suhu Anjurkan penggunaan pakaian yang dapar menyerap keringat
Anjurkan tetap memandikan pasien, jika memungkinkan Anjurkan pemberian antipiretik, sesuai indikasi Anjurkan menciptakan lingkungan yang aman Anjurkan banyak minum Anjurkan penggunaan pakaian yang longgar Anjurkan minum analgesic jika merasa pusing Anjurkan melakukan pemeriksaan darah jika demam > 3 hari. 27
Berat Badan Lebih b.d
Setelah dilakukan intervensi keperawatan Konseling Nutrisi
1. 2. 3. 4. 5. 6.
selama.... jam, maka status berat badan Observasi :
Kurang aktivitas fisik harian Kelebihan konsumsi gula Gangguan kebiasaan makan Gangguan persepsi makan Kelebihan konsumsi alkohol Penggunaan energi kurang
asupan 7. Sering mengemil 8. Sering memakan
dari
makanan
berminyak/berlema 9. Faktor keturunan (misal distribusi jaringan
adiposa,
pengeluaran
dalam batas normal dengan kriteria hasil :
1. Identifikasi kebiasaan makan dan perilaku
1. Berat badan membaik (normal) 2. Tebal lipatan kulit membaik
makan yang akan diubah 2. Identifikasi kemajuan modifikasi
(berkurang) Indeks massa tubuh (IMT) normal
secara reguler 3. Monitor intake dan output cairann nilai
diet
Hb, tekanan darah, kenaikan berat badan, dan kebiasaan membeli makanan Terapiutik : 1. Bina hubungan terapiutik
energi, aktivitas lipase lipoprotein, sintesis lipid, lipolisis) 10.Penggunaan makanan formula atau makanan campuran (pada bayi) 11. Asupan kalium rendah (pada anakanak) 12.Berat badan bertambah cepat 13.Makanan padat sebagai sumber makanan utama pada usia <5 bulan d.d gejala dan tanda Mayor : 1. IMT >25 kg/m2 (pada dewasa) atau berat dan panjang badan lebih dari persentil 95 (anak-anak <2 tahun)
2. Sepakati lama waktu pemberian konseling 3. Tetapkan tujuan jangka pendek dan jangka panjang yang realistis 4. Gunakan standar nutrisi sesuai program diet
dalam
mengevaluasi
asupan makanan 5. Pertimbangkan
kecukupan
faktor-faktor
yang
mempengaruhi pemenuhan kebutuhan gizi (mis,
usia,
tahap
pertumbuhan
dan
perkembangan, penyakit) Edukasi 1. Informasikan perlunya modifikasi diet 2. Jelaskan program gizi dan persepsi pasien terhadap diet yang diprogramkan
atau IMT pada persentil ke 85-95
Kolaborasi :
(pada anak-anak 2-18 tahun)
Rujuk pada ahli gizi
Minor : 1. Tebal lipatan kulit trisep >25 mm
Manajemen Berat Badan Observasi : 1. Identifikasi kondisi kesehatan pasien yang dapat mempengaruhi berat badan Terapiutik : 1. Hitung berat badan ideal pasien
2. Hitung persentase lemak dan otot pasien 3. Fasilitasi menentukan target berat badan yang realistis Edukasi : 1. Jelaskan
hubungan
antara
asupan
makanan, ativitas fisik, penambahan berat badan penambahan berat badan dan peurunan berat badan 2. Jelaskan faktor risiko berat badan lebih dan berat badan kurang 3. Anjurkan mencatat berat badan setiap minggu, jika perlu 4. Anjurkan melakukan pencatatan asupan makanan, aktivitas fisik dan perubahan 28
berat badan Setelah dilakukan intervensi keperawatan Edukasi Diet Observasi : selama ........ jam, maka berat badan dalam 1. Identifikasi kemampuan pasien dan batas normal dengan kriteria hasil : keluarga menerima informasi 1. Berat badan membaik 2. Identifikasi tingkat pengetahuan saat ini 2. Tebal liptan kulit berkurang 3. Identifikasi kebiasaan pola makan saat ini 3. Indeks massa tubuh dalam batas dan masa lalu normal 4. Identifikasi persepsi pasien dan keluarga
Risiko berat badan lebih Faktor risiko : 1. Kurang aktivitas fisik harian 2. Kelebihan konsumsi gula 3. Gangguan kebiasaan makan 4. Gangguan persepsi makan 5. Kelebihan konsumsi alkohol 6. Penggunaan
energi
kurang
dari
tentang diet yang diprogramkan 5. Identifikasi keterbatasan finansial untuk
asupan 7. Sering mengemil 8. Sering
memakan
berminyak/berlemak 9. Faktor keturunan
makanan
menyediakan makanan Terapiutik : 1. Persiapkan materi, media dan alat peraga 2. Jadwalkan waktu yang tepat untuk memberikan pendidikan kesehatan 3. Berikan kesempatan pasien dan keluarga berencana 4. Sediakan rencana makan tertulis, jika perlu Edukasi : 1. Jelaskan tujuan kepatuhan diet terhadap kesehatan 2. Informasikan
makanan
yang
diperbolehkan dan dilarang 3. Informasikan kemungkinan interaksi obat dan makanan, jika perlu 4. Anjurkan mempertahankan posisi semi fowler 20 – 30 menit setelah makan 5. Anjurkan mengganti bahan makanan sesuai dengan diet yang diprogramkan 6. Anjurkan melakukan olahraga sesuai toleransi 7. Ajarkan cara membaca label dan memilih makanan yang sesuai 8. Ajarkan cara merencanakan
makanan
sesuai program Kolaborasi : Rujuk ke ahli gizi dan sertakan keluarga, jika
perlu 29
Risiko defisit nutrisi Faktor risiko : 1. Ketidakmampuan menelan makanan 2. Ketidakmampuan
mencerna
makanan 3. Ketidakmampuan
mengabsorbsi
nutrien 4. Peningkatan
kebutuhan
metabolisme 5. Faktor ekonomi (misal, finansial tidak mencukupi) 6. Faktor
psikologis
(misal,
keengganan untuk makan)
stres,
Setelah dilakukan intervensi keperawatan Manajemen Gangguan Makan Observasi : selama ........ jam, maka status 1. Monitor asupan dan keluarnya makanan nutrisimembaik dengan kriteria hasil : dan cairan serta kebutuhan kalori 1. Kekuatan otot pengunyah meningkat Terapiutik : 2. Kekuatan otot menelan meningkat 1. Timbang berat badan secara rutin 3. Serum albumin meningkat 2. Diskusikan perilaku makanan dan jumlah 4. Ungkapan keinginan untuk meningkat aktivitas fisik (termasuk olahraga) yang nutrisi meningkat 5. Pengetahuan tentang pilihan sesuai 3. Laukan kontrak perilaku (misal, target makanan/minuman yang sehat berat badan, tanggungjawab perilaku) meningkat 4. Berikan penguatan positif terhadap 6. Pengetahuan tentang standar asupan keberhasilan target dan perubahan nutrisi yang tepat meningkat 7. Penyiapan dan penyimpanan makanan/ perilaku 5. Berikan konsekuensi jika tidak mencapai minuman yang aman meningkat 8. Sikap terhadap makanan/minuman target sesuai kontrak 6. Rencanakan program pengobatan untuk sesuai dengan tujuan kesehatan perawatan dirumah meningkat Edukasi : 9. Perasaan cepat kenyang menurun 1. Anjurkan membuat catatan harian tentang 10. Sariawan menurun 11. Rambut rontok menurun perasaan dan situasi pemicu pengeluaran 12. Diare menurun makanan (misal, pengeluaran yang 13. Berat badan membaik 14. Nafsu makan membaik disengaja, muntah, aktivitas berlebih) 15. Bising usus membaik 2. Ajarkan pengaturan diet yang tepat 16. Index massa tubuh membaik 3. Ajarkan keterampilan koping untuk
17. Tebal lipatan kulit triceps membaik 18. Membran mukosa 19. Frekuensi makan membaik
penyelesaian masalah perilaku makan Kolaborasi : Kolaborasi dengan ahli gizi tentang target berat badan, kebutuhan kalori dan pilihan
30
makanan Risiko Ketidakseimbangan Setelah dilakukan intervensi keperawatan Manajemen Cairan Cairan:Berisiko mengalami selama … x 24 jam maka keseimbangan Observasi penurunan, peningkatan, atau cairan meningkat dengan kriteria hasil: □ Monitor status hidrasi (mis, frekuensi percepatan perpindahan cairan dari □ Asupan cairan meningkat nadi, kekuatan nadi, akral, pengisian intravaskuler, interstisial atau □ Haluaran urin meningkat kapiler, kelembaban mukosa, turgor intravaskuler □ Keseimbangan membran mukosa kulit, tekanan darah) Faktor Risiko □ Asupan makanan meningkat □ Monitor berat badan harian □ Prosedur pembedahan mayor □ Tidak terjadi Edema □ Monitor berat badan sebelum dan □ Trauma/ perdarahan □ Tidak ada Dehidrasi sesudah dialisis □ Luka bakar □ Tekanan darah normal □ Monitor hasil pemeriksaan laboratorium □ Aferesis □ Denyut nadi radial normal (mis, hematokrit, Na, K, Cl, berat jenis □ Asites □ Tekanan arteri rata-rata urine, BUN) □ Obstruksi intestinal □ Membran mukosa lembab □ Monitor status hemodinamik (mis, □ Peradangan pankreas □ Mata tidak cekung MAP, CVP, PAP, PCWP jika tersedia) □ Penyakit ginjal dan kelenjar □ Turgor kulit < 2 detik Terapeutik □ Disfungsi intestinal □ Berat badanmeningka □ Catat intake output dan hitung balans cairan 24 jam Kondisi Klinis Terkait □ Berikan asupan cairan, sesuai kebutuhan □ Prosedur pembedahan mayor □ Berikan cairan intravena, jika perlu □ Penyakit ginjal dan kelenjar Kolaborasi □ Perdarahan □ Kolaborasi pemberian diuretik, jika □ Luka bakar perlu Pemantauan Cairan Observasi □ Monior frekuensi dan kekuatan nadi
□ □ □ □ □ □ □ □ □ □
□
□
Monitor frekuensi napas Monitor tekanan darah Monitor berat badan Monitor waktu pengisian kapiler Monitor elastisitas turgor kulit Monitor jumlah, warna dan berat jenis urine Monitor kadar albumin dan protein total Monitor pemeriksaan serum (mis, osmolaritas serum, hematokrit, natrium, kalium, BUN) Monitor intake dan output cairan Identifikasi tanda- tanda hipovolemia (mis, frekuensi nadi meningkat, nadi teraba lemah, tekanan darah menurun, tekanan nadi menyempit, turgor kulit menurun, membran mukosa kering, volume urine menurun, hematokrit meningkat, haus, lemah, konsentrasi urine meningkat, berat badan menurun dalam waktu singkat) Identifikasi tanda- tanda hipervolemia (mis, dispnea, edema perifer, edema anasarka, JVP menigkat, CVP menigkat, refleks hepatojugular positif, berat badan menurun dalam waktu singkat) Identifikasi faktor risiko ketidakseimbangan cairan (mis, prosedur pembedahan mayor, trauma/perdarahan, luka bakar, aferesis, obstruksi intestinal, peradangan pankreas, penyakit ginjal dan kelenjar,
disfungsi intestinal) Terapeutik □ Atur interval waktu pemantauan sesuai dengan kondisi pasien □ Dokumentasikan hasil pemantauan Edukasi □ Jelaskan tujuan dan prosedur pemantauan □ Informasikan hasil pemantauan, jika perlu 31
Termoregulasi Tidak Efektif
Setelah dilakukan asuhan keperawatan
Regulasi Temperatur
Definisi :
selama ... x 24 jam. Diharapkan
Observasi
Kegagalan mempertahankan suhu tubuh termoregulasi tidak efektif pasien dapat
Monitor suhu tubuh anak sampai stabil
dalam rentang normal.
(36,5C – 37,5C) Monito suhu tubuh anak tiap dua jam, jika
teratasi dengan kriteria hasil : Termoregulasi
Stimulasi pusat termoregulasi hipotalamus Fluktuasi suhu lingkungan Proses penualot (mis. Infeksi) Proses penuaan Dehidrasi Ketidaksesuaian pakaian untuk suhu
Penyebab :
lingkungan Peningkatan kebutuhan oksigen Perubahan laju metabolisme
Pasien tidak menggigil Wajah pasien tidak pucat Pasien tidak kejang Tidak ada kulit kemerahan Suhu tubuh pasien normal Tekanan darah normal
perlu Monitor
tekanan
darah,
frekuensi
pernapasan dan nadi Monitor warna dan suhu kulit Monitor dan catat tanda dan gejala hipotermia dan hipertermia Terapeutik Pasang alat pemantau suhu kontinu, jika perlu Tingkatkan asupan cairan dan nutrisi yang
Suhu lingkungan ekstrem Ketidakadekuatan suplai subkutan Berat badan ekstrem Efek agen farmakologis Sedasi) Gejala dan Tanda Mayor: Subjektif : -
lemak
adekuat Sesuaikan
Gejala dan Tanda Minor Subjektif : Objektif :
Piloreksi Pengisian kapiler > 3 detik Taknan darah meningkat Pucat Frekuensi napas meningkat Takikardia Kejang Kulit kemerahan
lingkungan
dengan
kebutuhan pasien (mis.
Edukasi Jelaskan
cara
pencegahan
hipotermia
karena terpapar udara dingin Kolaborasi Kolaborasi pemberian antipiretik, jika perlu.
Objektif Kulit dingin / hangat Menggigil Suhu tubuh fluktuatif
suhu
Pemantauan Cairan Observasi
Monitor Nadi, RR dan TD Monitor berat badan Monitor elastisitas atau turgor kulit Monitor jumlah, warna dan berat jenis
urine Monior intake dan output cairan Identifikasi faktor
risiko
ketidakseimbangan cairan Terapeutik Atur interval waktu pemantauan sesuai dengan kondisi pasien
Dasar kuku sianosis
Dokumentasikan hasil pemantuan Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika perlu.
Standar Diagnosa Keperawatan Indonesia (SDKI) Ansietas
Standar Luaran Keperawatan Indonesia (SLKI)
Standar Intervensi Keperawatan Indonesia (SIKI)
Setelah dilakukan tindakan keperawatan Reduksi ansietas selama .....x24 jam diharapakan kecemasan 1.
Monitor tanda-tanda ansietas
menurun atau pasien dapat tenang dengan 2.
Ciptakan
kriteria :
menumbuhkan kepercayaan
untuk
3.
Pahami situasi yang membuat ansietas
Tingkat ansietas
4.
Diskusikan perencanaan realistis tentang
2. Tidak terdapat perilaku gelisah
peristiwa yang akan datang 5.
3. Frekuensi napas menurun 5. Menurunkan
stimulasi
Anjurkan mengungkapkan perasaan dan persepsi
4. Frekuensi nadi menurun
6. lingkungan
ketika cemas.
Anjurkan
7.
Latih teknik relaksasi
menurunkan cemas. 7. Konsentrasi membaik 8. Pola tidur membaik Dukungan sosial 1. Bantuan yang ditawarkan oleh oranglain meningkat SLKI
keluarga
untuk
disamping dan mendukung pasien
6. Menggunakan teknik relaksasi untuk
Bersihan jalan napas tidak efektif
terapeutik
SLKI : 1. Menyingkirkan tanda kecemasaan.
2
suasana
SIKI Label
selalu
Definisi:
Ketidakmampuan 1. Status pernapasan: kepatenan jalan
membersihkan sekresi atau obstruksi dari
saluran
napas
untuk
mempertahankan bersihan jalan nafas. Batasan Karakteristik: 1. Batuk yang tidak efektif 2. Dispnea 3. Gelisah 4. Kesulitan verbalisasi 5. Mata terbuka lebar 6. Ortopnea 7. Penurunan bunyi nafas 8. Perubahan frekuensi nafas 9. Perubahan pola nafas 10. Sianosis 11. Sputum dalam jumlah yang berlebih 12. Suara napas tambahan 13. Tidak ada batuk Faktor yang berhubungan Lingkungan 1. Perokok 2. Perokok pasif 3. Terpajan asap Obstruksi jalan nafas 1. Adanya jalan napas buatan 2. Benda asing dalam jalan napas 3. Eksudat dalam alveoli
napas. a. Frekuensi pernafasan (5) tidak ada deviasi dari kisaran normal. b. Irama pernafasan (5) tidak ada deviasi dari kisaran normal. c. Kedalaman inspirasi(5) tidak ada deviasi dari kisaran normal. d. Kemampuan untuk mengeluarkan
1. Manajemen Jalan Napas a. Monitor pola napas
kedalaman, usaha napas) b. Monitor bunyi napas tambahan (mis. gurgling,
ada. g. Penggunaan otot bantu nafas (5) tidak ada. h. Batuk (5) tidak ada.
mengi,
wheezing,
ronkhi
kering) c. Monitor sputum (jumlah, warna, aroma) d. Pertahankan kepatenan jalan napas dengan head tilt dan chin lift (jaw thrust)
secret (5) tidak ada deviasi dari kisaran normal. e. Suara nafas tambahan (5) tidak ada. f. Pernafasan cuping hidung (5) tidak
(frekuensi,
e. f. g. h.
jika curiga trauma servikal Posisikan semi fowler atau fowler Berikan minum hangat Lakukan fisioterapi dada Lakukan penghisapan lender kurang dari
15 detik i. Lakukan
hiperoksigenasi
sebelum
penghisapan endotrakeal j. Keluarkan sumbatan benda padat dengan forsep Mcgill k. Berikan oksigen l. Anjurkan asupan cairan 2000 ml/hari jika tidak kontraindikasi m. Ajarkan teknik batuk efektif n. Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik 2. Latihan Batuk Efektif a. Identifikasi kemampuan batuk
4. Hyperplasia 5. 6. 7. 8.
pada
dinding
bronkus Mucus berlebih Penyakit paru obstruktif kronis Sekresi yang tertahan Spasme jalan napas
Fisiologi 1. 2. 3. 4.
Asma Disfungsi neuromuscular Infeksi Jalan napas alergik
b. Monitor adanya retensi sputum c. Monitor tanda dan gejala infeksi saluran napas d. Monitor input dan output cairan (mis. jumlah dan karakteristik) e. Atur posisi semi fowler atau fowler f. Pasang perlak dan bengkok di pangkuan pasien g. Buang secret pada tempat sputum h. Jelaskan tujuan dan prosedur batuk efektif i. Anjurkan tarik nafas dalam melalui hidung selama 4 detik ditahan selama 2 detik kemudian keluarkan dari mulut dengan
bibir
mencucu
(dibulatkan)
selama 8 detik j. Anjurkan mengulangi tarik napas dalam hingga 3 kali k. Anjurkan batuk dengan kuat langsung setelah tarik napas dalam yang ke-3 l. Kolaborasi pemberian mukolitik atau 3. a. b. c.
ekspektoran, jika perlu Terapi Oksigen Monitor kecepatan aliran oksigen Monitor posisi alat terapi oksigen Monitor aliran oksigen secara periodic
dan pastikan fraksi yang diberikan cukup d. Monitor efektifitas terapi oksigen (mis oksimetri, analisa gas darah) e. Monitor kemampuan melepaskan oksigen saat makan f. Monitor tanda-tanda hipoventilasi g. Monitor tanda dan gejala toksikasi oksigen dan atelektasis h. Monitor tingkat kecemasan akibat terapi oksigen i. Monitor integritas mukosa hidung akibat pemasangan oksigen j. Bersihkan secret pada mulut, hidung dan trakea, jika perlu k. Pertahankan kepatenan jalan napas l. Siapkan danatur peralatan pemberian oksigen m. Berikan oksigen tambahan, jika perlu n. Tetap berikan oksigen saat pasien ditransportasi o. Gunakan perangkat oksigen yang sesuai dengan tingkat mobilitas pasien p. Ajarkan pasien dan keluarga
cara
menggunakan oksigen di rumah q. Kolaborasi penentuan dosis oksigen r. Kolaborasi penggunaan oksigen saat aktivitas dan atau tidur
3
Setelah diberikan asuhan keperawatan selama …x… jam diharapkan tingkat pengetahuan meningkat dengan kriteria hasil : Perilaku sesuai anjuran meningkat Verbalisasi minat dalam belajar meningkat Kemampuan menjelaskan pengetahuan
Defisit Pengetahuan Penyebab 1. Keterbatasan kognitif 2. Gangguan fungsi kognitif 3. Kekeliruan mengikuti anjuran
Edukasi Menyusui Observasi identifikasi kesiapan dan kemampuan
menerima informasi identifikasi tujuan
atau
keinginan
menyusui Terapeutik sediakan materi dan media pendidikan
tentang suatu topik meningkat Kemampuan menggambarkan pengalaman
7. Ketidaktahuan menemukan sumber
sebelumnya yang sesuai topik meningkat Perilaku sesuai dengan pengetahuan Pertanyaan tentang masalah yang dihadapi
kesehatan Jadwalkan pendidikan kesehatan sesuai
menurun Persepsi yang keliru terhadap masalah
kesepakatan Berikan kesempatan untuk bertanya Dukung ibu meningkatkan kepercayaan
menurun Menjalani pemeriksaan yang tidak tepat
diri dalam menyusui Libatkan sistem pendukung : suami,
menurun Perilaku membaik
4. Kurang terpapar informasi 5. Kurang minat dalam belajar 6. Kurang mampu mengingat informasi Gejala dan tanda mayor Subjektif : Menanyakan masalah
yang
dihadapi Objektif : Menunjukkan
perilaku
tidak
sesuai anjuran
Menunjukkan
persepsi
yang
keliru terhadap masalah
keluarga,
tenaga
kesehatan
dan
masyarakat Edukasi Berikan konseling menyusui Jelaskan manfaat menyusui bagi ibu dan
bayi Ajarkan 4 posisi menyusui dan perlekatan
dengan benar Ajarkan perawatan payudara antepartum dengan mengkompres dengan kapas yang
Gejala dan tanda minor Subjektif : Objektif : Menjalani pemeriksaan
tidak
telah diberikan minyak kelapa Ajarkan perawatan payudara post partum ( mis memerah ASI, pijat payudara, pijat
oksitosin)
tepat
Menunjukkan
perilaku
berlebihan
4
Setelah diberikan asuhan keperawatan selama …x… jam diharapkan perawatan diri meningkat dengan kriteria hasil : Kemampuan mandi meningkat Kemampuan mengenakan pakaian
Defisit perawatan diri Penyebab : 1. Gangguan musculoskeletal 2. Gangguan neuromuskuler 3. Kelemahan 4. Gangguan psikologis dan/psikotik 5. Penurunan motivasi/minat
meningkat Kemampuan makan meningkat Kemampuan ke toiliet (BAB/BAK)
meningkat Verbalisasi keinginan melakukan perawatan
Gejala dan tanda mayor Subjektif : Menolak melakukan perawatan diri Objektif : Tidak
diri meningkat Minat melakukan perawatan diri meningkat Mempertahankan kebersihan diri meningkat Mempertahankan kebersihan mulut
mampu
mandi/mengenakan pakaian/makan/ketoilet/ berhias
5
diri sesuai usia Monitor tingkat kemandirian Identifikasi kebutuhan alat bantu kebersihan diri, berpakaian, berhias, dan
makan Terapeutik - Sediakan lingkungan terapeutik (suasana -
hangat, rileks, provasi) Siapkan keperluan pribadi Damping dalam melakukan perawatan diri
-
sampai mandiri Fasilitasi untuk menerima keadaan
-
ketergantungan Fasilitasi kemandirian, bantu jika tidak
-
mampu melakukan perawatan diri Jadwalkan rutinitas perawatan diri
-
Minat melakukan perawatan diri
kurang Gangguan citra tubuh
-
Edukasi
secara mendiri
Dukungan Perawatan Dri Observasi - Identifikasi kebiasaan aktivitas perawatan
Anjurkan
melakukan
perawatan
secara konsisten sesuai kemampuan
Setelah dilakukan tindakan keperawatan
SLKI :
diri
selama…x…jam gangguan citra tubuh pasien teratasi dengan kriteria hasil :
1. Monitor frekuensi mengkritik dirinya
SLKI :
2. Diskusikan
Citra tubuh 1. Verbalisasi perasaan negatif tentang perubahan tubuh menurun 2. Fokus pada penampilan masa lalu menurun
6
Gangguan eliminasi urin
Promosi citra tubuh perubahan
tubuh
dan
fungsinya 3. Diskusikan perbedaan penampilan fisik terhadap harga diri 4. Jelaskan
kepada
keluarga
tentang
perawatan dan perubahan citra tubuh
3. Hubungan sosial membaik
5. Latih peningkatan penampilan diri
Harga diri
6. Latih pengungkapan kemampuan diri
1. Penilaian diri positif meningkat 2. Perasaan malu menurun Setelah dilakukan asuhan keperawatan selama ….x… jam, diharapkan gangguan eliminasi urin yang dirasakan pasien berkurang dengan kriteria hasil : SLKI : Eliminasi urin 1. Sensasi berkemih meningkat 2. Distensi kandung kemih meningkat 3. Berkemih tidak tuntas menurun Kontinensia urin 1. Kemampuan berkemih meningkat 2. Residu volume setelah berkemih menurun
kepada oranglain maupun kelompok SIKI : Perawatan Retensi Urine a. Monitor tingkat distensi kandung kemih dengan palpasi dan perkusi b. Berikan rangsangan berkemih (kompres dingin pada abdomen) c. Jelaskan penyebab retensi urine d. Ajarkan cara melakukan rangsangan berkemih
7
Ganggguan pertukaran gas SLKI : Respirasi Penyebab Setelah dilakukan tindakan o Ketidakseimbangan ventilasikeperawatan ….. x…. jam, maka perfusi o Penurunan membrane alveolusGangguan pertukaran gas kapiler meningkat dengan kriteria hasil : Gejala dan tanda : a. Mayor Subjektif o Dyspnea Objektif o PCO2 meningkat/ menurun o PO2 menurun o Takikardia o pH arteri meningkat/menurun o bunyi napas tambahan b. Minor Subjektif o Pusing o Penglihatan kabur Objektif o Sianosis o Diaphoresis o Gelisah o Napas cuping hidung o Pola nafas abnormal o Warna kulit abnormal o Kesadaran menurun Kondisi klinis terkait
o o o o o o o
SIKI Respirasi Pemantauan respirasi 1. Observasi o Monitor frekuensi, irama, kedalaman, dan upaya nafas o Monitor pola nafas (seperti bradipnea, Dispnea menurun takipnea, hiperventilasi, kussmaul, Bunyi nafas tambahan cheyne-stokes, ataksisk) menurun o Monitor saturasi oksigen Gelisah menurun o Auskultasi bunyi nafas PCO2 membaik o Palpasi kesimetrisan ekspansi paru PO2 membaik o Monitor nilai AGD Takikardia membaik o Monitor hasil x-ray thoraks pH arteri membaik 2. Terapeutik o Atur interval pemantauan respirasi sesuai kondisi pasien o Dokumentasikan hasil pemantauan 3. Edukasi o Jelaskan tujuan dan prosedur pemantauan o Informasikan hasil pemantauan, jika perlu Terapi oksigen 1. Observasi o Monitor kecepatan aliran oksigen o Monitor alat terapi oksigen
o o o o o o o o o o
PPOK GJK Asma Pneumonia Tuberkulosis paru Penyakit membrane hialin Asfiksia PPHN Prematuritas Infeksi saluran nafas
o Monitor aliran oksigen secara periodic dan pastikan fraksi yang diberikan cukup o Monitor efektifitas terapi oksigen (mis. Oksimetri, AGD), jika perlu o Monitor kemampuan melepaskan oksigen saat makan o Monitor tanda tanda hipoventilasi o Monitor tanda dan gejala toksikasi oksigen dan atelektasis o Monitor tingkat kecemasan akibat terapi oksigen o Monitor integritas mukosa hidung akibat pemasangan oksigen 2. Terapeutik o Bersihkan secret pada mulut, hidung, dan trakea, jika perlu o Siapkan dan atur peralatan pemberian oksigen o Berikan oksigen tambahan, jika perlu o Tetap berikan oksigen saat pasien ditransportasi o Gunakan perangkat oksigen yang sesuai dengan tingkat mobilitas pasien 3. Edukasi o Ajarkan pasien dan keluarga cara menggunakan oksigen dirumah
8
4. Kolaborasi o Kolaborasi penentuan dosis oksigen o Kolaborasi penggunaan oksigen saat aktivitas dan/atau tidur Hipertermia SLKI : SIKI Penyebab Termoregulasi Nyeri dan Kenyamanan o Dehidrasi Setelah dilakukan intervensi selama Manajemen Nyeri ….x…… jam, maka hipertermia menurun Observasi o Terpapar lingkungan panas o Identifikasi lokasi, o Proses penyakit (mis. Infeksi dengan keriteria hasil karakteristik, durasi, frekuensi, dan kanker) o Menggigil menurun kualitas, intensitas nyeri o Ketidaksesuaian pakaian dengan o Tidak tampak kulit yang memerah o Identifikasi skala nyeri suhu lingkungan o Tidak ada kejang o Identifikasi respons nhyeri non o Peningkatan laju metabolissme o Tidak tampak Akrosianosis verbal o Respon trauma o Identifikasi faktor yang o Konsumsi oksigen menurun o Aktivitas berlebih memperberat dan o Piloereksi menurun o Penggunaan incubator memperingan nyeri o Idak tampak pucat o Identifikasi pengetahuan dan o Tidak terdapat takikardia Gejala dan tanda keyaninan tentang nyeri a. Mayor o Tidak tampak takipnea o Identifikasi pengaruh budaya Subyektif o Tidak terdapat bradikardia terhadap respon nyeri Tidak tersedia o Tidak ada hipoksia o Identifikasi pengaruh nyeri Obyektif o Suhu tubuh membaik pada kualitas hidup o Suhu tubuh diatas nilai o Suhu kulit membaik o Monitor keberhasilan terapi normal o Kadar glukosa membaik komplementer yang sudah b. Minor diberikan Subyektif o Monitor efek samping Tidak tersedia Obyektif penggunaan analgetik o Kulit merah Terapeutik o Berikan teknik nonfarmakologis untuk o Kejang mengurangi rasa nyeri o Takardi
o Tachipnea o Kulit terasa hangat Kondisi Klinis Terkait o Proses infeksi o Hipertiroid o Stroke o Dehidrasi o Trauma o Prematuritas
o Control lingkungan yang memperberat rasa nyeri o Fasilitasi istirahat dan tidur o Pertimbangkan jenis dan sumber nyeri dalam pemilihan strategi meredakan nyeri Edukasi o Jelaskan penyebab, periode, dan pemicu nyeri o Jelaskan strategi meredakan nyeri o Anjurkan memonitor nyeri secara mandiri o Anjurkan menggunakan analgetik secara tepat o Ajarkan teknik nonfarmakologis untuk mengurangi nyeri Kolaborasi o Kolaborasi pemberian analgetik, jika perlu Terapi relaksasi Observasi o Identifikasi penurunan energi, ketidakmampuan berkonsentrasi, atau gejala lain yang mengangu kemampuan kognitif o Identifikasi teknik relaksasi yang pernah efektif digunakan o Identifikasi kesediaan, kemampuan, dan penggunaan teknik sebelumnya o Monitor respons terhadap terapi relaksasi
9
Hipovolemia
SLKI
Terapeutik o Ciptakan lingkungan yang tenang dan tenang tanpa gangguan dengan pencahayaan dan suhu ruangan nyaman, jika memungkinkan o Gunakan pakaian longgar o Gunakan nada suara lembut dengan irama lambat dan berirama o Gunakan relaksasi sebagai strategi penunjang dengan analgetik atau tindakan medis lain , jika sesuai Edukasi o Jelaskan tujuan, manfaat, batasan, dan jenis relaksasi yang tersedia o Jelaskan secara rinci intervensi relaksasi yang dipilih o Anjurkan mengambil posisi nyaman o Anjurkan rileks dan merasakan sensai relaksasi o Anjurkan sering mengulamgi atau melatih teknik yang dipilij o Demonstrasikan dan latih teknik relaksasi Manajemen hypovolemia
Penyebab :
Setelah diberikan intervensi selama …x….
Observasi
Kehilangan cairan aktif
jam maka status cairan membaik, dengan
Kegagalan mekanisme regulasi
kriteria hasil :
Peningkatan permiabelitas kapiler
Periksa tanda dan gejala hypovolemia (mis. Frekuensi nadi meningkat, nadi
Kekuatan nadi meningkat
terba lemah, tekanan darah menurun,
Turgor kulit meningkat
tekanan nadi menyempit, turgor kulit
Kekurangan intake cairan
Ortopnea menurun
menurun, membrane mukosa kering,
Evaporasi
Dyspnea menurun
volume urin menurun, hematocrit
Gejala dan tanda
Frekuensi nadi membaik
meningkat, haus, lemah)
Mayor
Tekanan darah membaik
Subjektif (tidak tersedia)
Tekanan nadi membaik
Objektif
Membrane mukosa membaik
Hitung kebutuhan cairan
Frekuensi nadi meningkat
Kadar hb membaik
Berikan posisi mified tredelenburg
Nadi teraba lemah
Kadar ht membaik
Berikan asupan cairan oral
Tekanan darah menurun
Intake cairan membaik
Tekanan darah menyempit Turgor kulit menurun Membrane mukosa kering Volume urin menurun Hematocrit meningkat Minor Subjektif Merasa lemah Mengeluh haus Objektif Pengisian vena menurun Status mental berubah
Monitor intake dan output cairan Terapeutik
Edukasi Anjurkan memperbanyak asupan cairan oral Anjurkan menghindari perubahan posisi mendadak Kolaborasi Kolaborasi pemberian cairan IV isotonis (mis. NaCl, RL) Kolaborasi pemberiancairan IV hipotonis (mis. Glukosa 2,5%, NaCl 0,4%) Kolaborasi pemberian cairan koloid (mis. Albumin, plasmanate
Suhu tubuh meningkat
Kolaborasi pemberian produk darah
Konsentrasi urine meningkat Berat badan turun tiba-tiba Kondisi klinis terkait Penyakit adison
Manajemen syok hypovolemia Observasi Monitor status kardiopulmogonal
Trauma (pendarahan)
(frekuensi dan kekuatan nadi,
Luka bakar
frekuensi nafas, TD, MAP)
AIDS Penyakit crohn Muntah Diare Colitis ulseratif Hipoalbuminemia
Monitor status oksigenasi (oksimetri nadi, AGD) Monitor status cairan (masukan dan haluaran, turgor kulit, CRT) Periksa tingkat kesadarajndan respon pupil Periksa seluruh permukaan tubuh terhadap adanya DOTS (deformity/ deformitas, open wound/luka terbuka, tenderness/nyeri tekan, swelling/bengkak Terapeutik Pertahankan jalan nafas paten Berikan oksigen untuk
mempertahankan saturasi oksigen >94% Persiapkan intubasi dan ventilasi mekanis, jika perlu Lakukan penekanan langsung (direct pressure) pada perdarahan eksternal Berikan posisi syok (modified tredelenberg) Pasang jalur IV berukuran besar (mis. 14 atau 16) Pasang kateter urine untuk menilai produksi urine Pasang selang nasogastric untuk dekompresi lambung Ambil sampel darah untuk pemeriksaan darah lengkap dan elektrolit Kolaborasi Kolaborasi pemberian infus cairan kristaloid 1-2 L pada dewasa Kolaborasi pemberian infus cairan
kristaloid 20 mL/kgBB pada anak Kolaborasi pemberian transfuse darah, 10
Risiko hipovolemia
SLKI
jika perlu Manajemen hypovolemia
Faktor risiko
Setelah diberikan intervensi selama …x….
Observasi
Kehilangan cairan secara aktif
jam maka status cairan membaik, dengan
Gangguan absorbs cairan
kriteria hasil :
Periksa tanda dan gejala hypovolemia (mis. Frekuensi nadi meningkat, nadi
Usia lanjut
Kekuatan nadi meningkat
terba lemah, tekanan darah menurun,
Kelebihan berat badan
Turgor kulit meningkat
tekanan nadi menyempit, turgor kulit
Status hipermetabolik
Ortopnea menurun
menurun, membrane mukosa kering,
Kegagalan mekanisme regulasi
Dyspnea menurun
volume urin menurun, hematocrit
Evaporasi
Frekuensi nadi membaik
meningkat, haus, lemah)
Kekurangan intake cairan
Tekanan darah membaik
Efek agen farmakologis
Tekanan nadi membaik Membrane mukosa membaik
Kondisi klinis terkait
Kadar hb membaik
Penyakit Addison
Kadar ht membaik
Trauma/perdarahan
Intake cairan membaik
Luka bakar AIDS Penyait Crohn
Monitor intake dan output cairan Terapeutik Hitung kebutuhan cairan Berikan posisi mified tredelenburg Berikan asupan cairan oral Edukasi Anjurkan memperbanyak asupan cairan oral Anjurkan menghindari perubahan
Muntah Diare Colitis ulseratif
posisi mendadak Kolaborasi Kolaborasi pemberian cairan IV isotonis (mis. NaCl, RL) Kolaborasi pemberiancairan IV hipotonis (mis. Glukosa 2,5%, NaCl 0,4%) Kolaborasi pemberian cairan koloid (mis. Albumin, plasmanate Kolaborasi pemberian produk darah Pemantauan cairan Observasi Monitor rekuensi dan kekuatan nadi Monitor frekuensi napas Monitor tekanan darah Monitor berat badan monitor waktu pengisian kapiler Monitor turgor kulit Monitor jumlah, warna dan berat jenis urine
Monitor kadar albumin dan protein total Monitor hasil pemeriksaan urine Monitor intake dan output cairan Identifikasi tanda-tanda hypovolemia Identifikasi factor risiko ketidakseimbangan cairan Terapeutik Atur interval waktu pemantauan sesuai dengan kondisi pasien Dokumentasikan hasil pemantauan Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika 11
Hipervolemia
SLKI
perlu Manajemen hypervolemia
Penyebab
Setelah diberikan intervensi selama …x….
Observasi
Gangguan mekanisme regulasi
jam maka keseimbangan cairan meningkat,
periksa tanda dan gejala hypervolemia
Kelebihan asupan cairan
dengan kriteria hasil :
identifikasi penyebab hypervolemia
Kelebihan asupan natrium
asupan cairan meningkat
monitor status hemodinamik
Gangguan aliran balik vena
haluaran urine meningkat
monitor intake dan output cairan
Efek agen farmakologis
kelembaban membrane mukosa
monitor tanda hemokonsentrasi
Gejala dan tanda mayor Subjektif
meningkat
monitor tanda peningkatan tekanan
edema menurun
onkotik plasma
Ortopnea
dehidrasi menurun
monitor kecepatan infus secara ketat
Dyspnea
tekanan darah membaik
monitor efek samping diuretic
Paroxysmal nocturnal dyspnea
denyut nadi membaik
Objektif Edema anasarka dan/atau edema perifer Berat badan meningkat dalam waktu sinngkat JVP atau CVP Reflek hepatojugular positif Gejala dan Tanda Minor Subjektif (tidak tersedia) Objektif Distensi vena jugularis Terdengar suara nafas tambahan Hepaotomegali Kadar Hb/Ht turun
membrane mukosa membaik
Terapeutik
timbang berat badan setiap hari pada waktu yang sama
berat badan membaik
batasi asupan cairan dan garam
tinggikan keoala tempat tidur 30-40o
Edukasi anjurkan melapor jika haluaran urine <0,5 mL/kg/jam dalam 6 jam anjurkan melapor jika BB bertambah >1 kg dalam sehari ajarkan cara mengukur dan mencatat asupan dan haluaran cairan ajarkan cara membatasi cairan Kolaborasi kolaborasi pemberian diuretic
Oliguria Intake lebih banyak dari output Kongesti paru Kondisi klinis terkait
kolaborasi penggantian kehilangan kalium akibat diuretic kolaborasi pemberian CRRT, bila perlu
Penyakit ginjal Hipoalbuminemia
Pemantauan cairan
GJK
Observasi
Kelainan hormone Penyakit hati Penyakit vena perifer imobilitas
Monitor rekuensi dan kekuatan nadi Monitor frekuensi napas Monitor tekanan darah Monitor berat badanmonitor waktu pengisian kapiler Monitor turgor kulit Monitor jumlah, warna dan berat jenis urine Monitor kadar albumin dan protein total Monitor hasil pemeriksaan urine Monitor intake dan output cairan Identifikasi tanda-tanda hipervolemia Identifikasi factor risiko
ketidakseimbangan cairan Terapeutik Atur interval waktu pemantauan sesuai dengan kondisi pasien Dokumentasikan hasil pemantauan Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika perlu 12
Kesiapan Persalinan
Setelah dilakukan asuhan keperawatan
SIKI
selama ….x… jam, diharapkankesiapan
Perawatan
persalinan dapat teratasi dengan kriteria
Ketiga
hasil : SLKI Status antepartum 1. Kelekatan emosional dengan janin
1. Memonitor tanda-tanda vital
meningkat 2. Koping dengan ketidaknyamanan
4. Periksa denyut jantung janin
kehamilan menurun Tingkat pengetahuan Perilaku sesuai anjuran meningkat
Kehamilan
Trimester
2. Timbang berat badan ibu 3. Umur tinggi fundus 5. Anjurkan menghindari kelelahan Edukasi Persalinan 1. Identifikasi tingkat pengetahuan 2. Identifikasi pemahaman ibu persalinan
tentang
Perilaku sesuai pengetahuan
3. Siapkan materi dan media pendidikan
meningkat
kesehatan 4. Berikan kesempatan untuk bertanya 5. Jelaskan metode persalinan yang ibu
Perilaku keliru terhadap masalah menurun
inginkan 6. Jelaskan persiapan dan tempat persalinan 7. Anjurkan ibu mengikuti kelas ibu hamil pada usia kehamilan lebih dari 36 minggu 8. Ajarkan teknik relaksasi untuk meredakan kecemasan
dan
ketidaknyamanan
persalinan 13
Kesiapan Peningkatan Manajemen Setelah dilakukan asuhan keperawatan Bimbingan Antisipatif 1. Identifikasi metode penyelesaian masalah Kesehatan selama ... x ... menit diharapakan Definisi yang biasa digunakan manajemen kesehatan meningkat dengan Pola pengaturan dan pengintegrasian 2. Identifikasi kemungkinan perkembangan kriteria hasil : program kesehatan ke dalam kehidupan atau krisis situasional yang akan terjadi 1. Melakukan tindakan untuk mengurangi sehari-hari yang cukup untuk serta dampaknya pada anak dan keluarga faktor risiko meningkat 3. Jadwalkan kunjungan pada setiap tahap memenuhi tujuan kesehatan dan dapat 2. Aktivitas sehari-hari efektif memenuhi perkembangan anak (jadwal imunisasi, ditingkatkan tujuan kesehatan meningkat Gejala dan tanda mayor rutin mengukur BB dan PB anak) Subjektif 4. Berikan referensi baik cetak ataupun 1. Mengekspresikan elektronik (tentang penyakit polio dan keinginan untuk mengelola masalah jadwal imunisasi) kesehatan dan pencegahannya 5. Jelaskan perkembangan dan perilaku Objektif
1.
Pilihan
hidup
sehari-hari tepat untuk memenuhi tujuan program kesehatan Gejala dan tanda minor Subjektif 1. Mengekspresikan tidak adanya hambatan yang berarti dalam mengintegrasikan program yang ditetapkan untuk mengatasi masalah kesehatan 2.
Menggambarkan berkurangnya
faktor
risiko
normal pada anak Edukasi Kesehatan 1. Identifikasi ibu atau untuk kesiapan dan kemampuan menerima informasi 2. Identifikasi faktor – faktor ibu yang dapat meningkatkan dan menurunkan motivasi mengetahui tentang penyakit 3. Berikan kesempatan ibu untuk bertanya 4. Jelaskan pada ibu faktor risiko yang dapat mempengaruhi kesehatan anak 5. Ajarkan pada ibu perilaku hidup bersih dan sehat
terjadinya masalah kesehatan Objektif 1. Tidak ditemukan
Edukasi Penyakit 1. Identifikasi ibu atau untuk kesiapan dan
adanya gejala masalah kesehatan
kemampuan menerima informasi 2. Berikan kesempatan ibu dan keluarga
atau penyakit yang tidak terduga
untuk bertanya 3. Jelaskan tanda
dan
gejala
yang
ditimbulkan oleh penyakit hepatitis B 4. Anjurkan melapor jika merasakan tanda dan gejala penyakit hepatitis B 5. Jelaskan jadwal imunisasi Identifikasi Risiko 1. Identifikasi risiko biologis, lingkungan dan
perilaku 2. Tentukan metode pengelolaan risiko yang baik 3. Lakukan pengelolaan risiko secara efektif 4. Lakukan update perencanaan secara regular (mis, bulanan, triwulan, tahunan) Manajemen Perilaku 1. Identifikasi harapan untuk mengendalikan perilaku 2. Diskusikan
tanggung
jawab
terhadap
perilaku 3. Jadwalkan pemeriksaan anak secara rutin 4. Ciptakan dan pertahankan lingkungan dan kegiatan perawatan konsisten setiap dinas Penentuan Tujuan Bersama 1. Identifikasi tujuan – tujuan yang akan dicapai 2. Nyatakan tujuan dengan kalimat positif
14
Kesiapan Peningkatan Pengetahuan
dan jelas 3. Anjurkan mengenal masalah yang dialami Setelah dilakukan tindakan keperawatan Promosi kesiapan penerimaan informasi
Gejala dan Tanda Mayor
selama …x …. jam pasien mampu
Identifikasi informasi yang akan
Subjektif :
meningkatkan
disampaikan Identifikasi pemahaman tentang
Mengungkapkan minat dalam belajar
kesiapan
dengan kriteria hasil :
pengetahuan
kondisi kesehatan saat ini
Menjelaskan pengetahuan tentang suatu topik Menggambarkan pengalaman sebelum yang sesuai dengan topik Objektif : Prilaku sesuai pengetahuan
dengan
Tingkat pengetahuan
Identifikasi kesiapan penerimaan
Keberlanjutan pelayanan rutin
informasi Lakukan penguatan potensi dan
komunitas Ketersediaan pelayanan kesehatan Ketersediaan sumber daya untuk
keluarga untuk menerima informasi Libatkan pengambilan keputusan
memenuhi kebutuhan dasar Kesiapan komunitas untuk tanggap krisis Adaptasi komunitas terhadap perubahan Motivasi Upaya mencari sumber sesuai kebutuhan Upayakan mencari dukungan sesui
kebutuhan Prilaku bertujuan inisiatif Proses informasi Tingkat kepatuhan Status kognitif
dalam keluarga untuk menerima informasi Fasilitasi mengenali kondisi tubuh yangyang membutuhkan layanan keperawatan Dahulukan menyampaikan informasi baik (positif) sebelum menyampaikan informasi kurang baik ( negative) terkait kondisi pasien Berikan nomor kontak yang dapat dihubungi jika pasien membutuhkan bantuan Catat identitas dan nomor kontak pasien untuk meningkatkan atau follow up kondisi pasien Fasilitasi askes pelayanan pada saat dibutuhkan Berikan informasi berupa alur, leaflet atau gambar untuk memudahkan
pasien mendapatkan informasi kesehatan Anjurkan keluarga mendapingi pasien selama fase akut, progresif atau terminal, jika memungkinkan Edukasi Kesehatan Identifikasi kesiapan dan kemampuan menerima informasi Identifikasi faktor-faktor yang dapat meningkatkan dan menurunkan motivasi prilaku hidup bersih dan sehat Sediakan materi dan media pendidikan kesehatan Jadwalkan pendidikan kesehatan sesuai kesepakatan Berikan kesempatan untuk bertanya Jelaskan faktor resiko yang dapat mempengaruhi kesehatan Ajarkan prilaku hidup bersih dan sehat Ajarkan strategi yang dapat digunakan untuk meningkatkan prilaku hidup bersih dan sehat 15
Konstipasi
Setelah dilakukan tindakan keperawatan
SIKI :
selama…x…jamkonstipasi pasien teratasi
Manajemen konstipasi
dengan kriteria hasil :
1.
Identifikasi faktor risko konstipasi
SLKI :
2.
Monitor
Eliminasi fekal
tanda-tanda
ruptur
bowel/peritonitis
1. Kontrol pengeluaran feses meningkat
Jelaskan penyebab dan rasionalisasi
3.
2. Keluhan defekasi lama dan sulit
tindakan pada pasien
menurun
4.
Lakukan massase abdomen
3. Konsistensi feses membaik
5.
Anjurkan diet (cairan dan serat)
4. Frekuensi defekasi membaik
6.
Jelaskan
pada
klien
konsekuensi
menggunakan laxative dalam waktu yang lama Kolaborasi penggunaan obat pencahar
7.
16
Menyusu Tidak Efektif Penyebab : Fisiologi 1. 2. 3. 4. 5. 6. 7.
Ketidakadekuatan suplai ASI Hambatan pada nenonatus Abnormal payudara Ketidakadekuatan reflex oksitosin Payudara bengkak Riwayat operasi payudara Kelahiran kembar
Situasi 6. Tidak rawat gabung 7. Kurang terpapar informasi pentingnya
menyusui
dan
tentang manfaat
Setelah diberikan asuhan keperawatan selama …x… jam diharapkan status menyusui membaik dengan kriteria hasil : Perlekatan bayi pada payudara ibu
meningkat Kemampuan
dengan benar meningkat Miksi bayi lebih dari 8 kali/24 jam
meningkat Berat badan bayi meningkat Tetesan/pancaran ASI meningkat Suplai ASI adekuat meningkat Putting tidak lecet setelah 2 minggu
ibu
memposisikan
bayi
Promosi ASI Ekslusif Observasi identifikasi kebutuhan laktasi bagi ibu pada antenatal, intranatal, dan post natal Terapeutik Fasilitasi ibu melakukan IMD Fasilitasi ibu untuk rawat gabung atau
room in Gunakan sendok dan cangkir jika bayi
belum bisa menyusu Dukung ibu menyusui mendampingi
ibu
menyusui berlangsung
selama
dengan kegiatan
menyusui 8. Kurangnya dukungan keluarga
Gejala dan tanda mayor Subjektif : Kelelahan maternal
Kecemasan maternal
Objektif
Bayi tidak mampu melekat pada
payudara ibu ASI tidak menetes/memancar BAK bayi kurang dari 8 kali dalam
24 jam Nyeri dan/lecet
terus
menerus
setelah minggu kedua
Gejala dan tanda minor Subjektif : Objektif
Intake bayi tidak adekuat Bayi menghisap tidak
menerus Bayi menangis saat disusui Bayi rewel dan menangis terus
terus
dalam jam-jam pertama setelah
menyusui Menolak untuk menghisap
melahirkan meningkat Kepercayaan diri ibu meningkat Bayi tidur setelah menyusu meningkat Payudara ibu kosong setelah menyusui
meningkat Intak bayi meningkat Hisapan bayi meningkat Lecet pada putting menurun Kelelahan maternal menurun Kecemasan maternal menurun Bayi rewel Bayi menangis setelah menyusu
Diskusikan dengan keluarga tentang ASI
ekslusif Siapkan kelas menyusui pada masa prenatal minimal 2 kali dan periode oasca
partum minimal 4 kali Edukasi Jelaskan manfaat menyusui bagi ibu dan
bayi Jelaskan pentingnya menyusui di malam hari
untuk
mempertahankan
dan
meningkatkan produks ASI Jelaskan tanda-tanda bayi cukup ASI Jelaskan manfaat rawat gabung Anjurkan ibu menyusui sesegera mungkin
setelah melahirkan Anjurkan ibu memberikan nutrisi kepada
bayi hanya dengan ASI Anjurkan ibu menyusui sesering mungkin
setelah lahir sesuai kebutuhan Anjurkan ibu menjaga produksi ASI dengan memerah walaupun kondisi bayi atau ibu terpisah
Konseling Laktasi Observasi identifikasi keadaan emosional ibu saat akan dilakukan konseling menyusui
identifikasi
menyusui identifikasi permasalahan yang ibu alami
keinginan
dan
tujuan
selama proses menyusui Terapeutik Gunakan teknik mendengarkan aktif Berikan pujian terhadap perilaku ibu yang benar Edukasi Ajarkan teknik menyusui yang tepat
17
Nyeri akut Penyebab :
SLKI: Setelah dilakukan asuhan keperawatan
1. Agen pencedra fisiologis (mis. Inflamasi iskemia, neoplasma) 2. Agenpencedera kimiawi (mis. Terbakar,
selama 3 x 24 jam diharapkan nyeri pada
bahan kimia iritan) 3. Agen pencedera fisik (mis. Abses,
Tingkat Nyeri 1. Nyeri berkurang dengan skala 2 2. Pasien tidak mengeluh nyeri 3. Pasien tampak tenang 4. Pasien dapat tidur dengan tenang 5. Frekuensi nadi dalam batas normal (60-
amputasi, prosedur operasi, taruma, dll)
Gejala dan tanda mayor Subjektif : mengeluh nyeri Objektif
Tampak meringis Bersikap proaktif (mis. waspada,
posisi menghindari nyeri) Gelisah Frekuensi nadi meningkat Sulit tidur
Gejala dan tanda minor
pasien berkurang dengan kriteria hasil :
100 x/menit) 6. Tekanan darah dalam batas normal (90/60 mmHg – 120/80 mmHg) 7. RR dalam batas normal (16-20 x/menit) Kontrol Nyeri 1. Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri 2. Mampu mengenali nyeri (skala,
SIKI : Manajemen nyeri Observasi -
Identifikasi lokasi, karakteristik, durasi,
-
frekuensi, kualitas, intensitas nyeri Identifikasi skala nyeri Identifikasi respon nyeri nonverbal Identifikasi factor yang memperingan
-
dan memperberat nyeri Identifikasi pengetahuan dan keyakinan
-
tentang nyeri Identifikasi budaya terhadap respon nyeri Identifikasi pengaruh nyeri terhadap
-
kualitas hidup pasien Monitor efek samping penggunaan
-
analgetik Monitor keberhasilan terapi
Subjektif : Objektif
Tekanan darah meningkat Pola nafas berubah Nafsu makan berubah Proses berpikir terganggu Menarik diri Berfokus pada diri sendiri diaforesisi
intensitas, frekuensi dan tanda nyeri) Status Kenyamanan 1. Menyatakan rasa nyaman setelah nyeri berkurang
komplementer yang sudah diberikan Terapeutik -
Fasilitasi istirahat tidur Kontrol lingkungan yang memperberat nyeri ( missal: suhu ruangan,
-
pencahayaan dan kebisingan). Beri teknik non farmakologis untuk meredakan nyeri (aromaterapi, terapi pijat, hypnosis, biofeedback, teknik imajinasi terbimbimbing, teknik tarik napas dalam dan kompres hangat/ dingin)
Edukasi -
Jelaskan penyebab, periode dan pemicu
-
nyeri Jelaskan strategi meredakan nyeri Anjurkan menggunakan analgetik secara
-
tepat Anjurkan monitor nyeri secara mandiri
Kolaborasi -
Kolaborasi pemberian analgetik, jika perlu
18
Nyeri Kronis
SLKI: Setelah dilakukan asuhan keperawatan
SIKI Manajemen nyeri
selama 3 x 24 jam diharapkan nyeri pada pasien berkurang dengan kriteria hasil : Tingkat Nyeri 1. Nyeri berkurang dengan skala 2 2. Pasien tidak mengeluh nyeri 3. Pasien tampak tenang 4. Pasien dapat tidur dengan tenang 5. Frekuensi nadi dalam batas normal (60100 x/menit) 6. Tekanan darah dalam batas normal (90/60 mmHg – 120/80 mmHg) 7. RR dalam batas normal (16-20 x/menit) Kontrol Nyeri 1. Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri 2. Mampu mengenali nyeri (skala,
Observasi -
Identifikasi lokasi, karakteristik, durasi,
-
frekuensi, kualitas, intensitas nyeri Identifikasi skala nyeri Identifikasi respon nyeri nonverbal Identifikasi faktor yang memperingan
-
dan memperberat nyeri Identifikasi pengetahuan dan keyakinan
-
tentang nyeri Identifikasi budaya terhadap respon nyeri Identifikasi pengaruh nyeri terhadap
-
kualitas hidup pasien Monitor efek samping penggunaan
-
analgetik Monitor keberhasilan terapi komplementer yang sudah diberikan
intensitas, frekuensi dan tanda nyeri) Status Kenyamanan 1. Menyatakan rasa nyaman setelah nyeri
Terapeutik -
Berikan teknik non farmakologis untuk meredakan nyeri (aromaterapi, terapi
berkurang
pijat, hypnosis, biofeedback, teknik imajinasi terbimbimbing, teknik tarik -
napas dalam dan kompres hangat/ dingin) Kontrol lingkungan yang memperberat nyeri ( missal: suhu ruangan, pencahayaan dan kebisingan)
- Fasilitasi istirahat tidur Perawatan kenyamanan Observasi - Identifikasi gejala yang tidak menyenangkan (mis. Mual, nyeri, gatal, sesak) - Identifikasi pemahaman tentang kondisi, situasi dan perasaannya Terapeutik - Berikan posisi yang nyaman - Ciptakan lingkungan yang nyaman Edukasi - Jelaskan mengenai kondisi dan pilihan -
terapi/pengobatan Ajarkan terapi relaksasi Ajarkan teknik distraksi dan imajinasi
terbimbing Kolaborasi - Kolaborasi 19
Resiko Hipotermia
pemberian
analgesik,
antipruritus, antihistamin, jika perlu SLKI SIKI Label Setelah dilakukan asuhan keperawatan Manajemen Hipotermia 1. Monitor suhu tubuh selama ...x... jam diharapkan klien 2. Monitor nadi dan pernafasan terhindar dari resiko hipotermia dengan 3. Pertahankan suhu tubuh bayi 4. Selimuti bayi segera setelah kriteria hasil: Termoregulasi lahir 1. Suhu tubuh bayi dalam 5. Tempatkan bayi baru lahir
rentang normal (36,5-37,5°C) 2. Warna kulit merah muda
20
21
Resiko Infeksi
Retensi Urine Penyebab 1. 2. 3. 4.
Peningkatan tekanan uretra Kerusakan arkus reflex Blok sfingter Disfungsi neurologis (mis. Trauma,
penyakit saraf) 5. Efek agen farmakologis (mis.atropine, belladonna, psikotropik, antihistamin, opiate)
Gejala dan tanda mayor Subjektif : 1. Sensasi penuh pada kandung kemih
Objektif : 1. Disuria atau anuria 2. Distensi kandung kemih
dalam inkubator dibawah penghangat
sesuai kebutuhan SLKI SIKI Setelah dilakukan asuhan keperawatan Pencegahan Infeksi 1. Monitor tanda dan gejala infeksi selama ...x... jam diharapkan klien 2. Cuci tangan sebelum dan sesudah kontak terhindar dari resiko infeksi dengan kriteria dengan pasien dan lingkungan pasien hasil: 3. Lakukan perawatan tali pusat Tingkat Infeksi 4. Ajarkan ibu cara cuci tangan dengan 1. Integritas Kulit Baik benar 5. Kolaborasi pemberian imunisasi jika Setelah dilakukan asuhan keperawatan selama…x…jam diharapkan masalah retensi urine membaik dengan kriteria hasil: □ □ □ □ □ □ □ □
Sensasi berkemih meningkat Distensi kandung kemih menurun Berkemih tidak tuntas menurun Volume residu urine menurun Urine menetes (dribbling) menurun Disuria menurun Frekuensi BAK membaik Karakteristik urine membaik
perlu Manajemen Eliminasi Urine Observasi 1. Identifikasi tanda dan gejala retensi urine 2. Identifikasi faktor yang menyebabkan retensi urine 3. Monitor eliminasi urine (mis.frekuensi, konsistensi, aroma, volume dan warna)
Terapeutik 1. Catat waktu dan haluaran berkemih 2. Batasi asupan cairan, jika perlu
Edukasi 1. Ajarkan tanda dan gejala infeksi saluran kemih 2. Ajarkan mengukur asupan cairan dan haluaran urine 3. Ajarkan mengenali tanda berkemih dan
Gejala dan tanda minor Subjektif : 1. Dribbling
Objektif : 1. Inkontinensia berlebih 2. Residu urine 150 ml atau lebih
waktu yang tepat untuk berkemih 4. Ajarkan terapi modalitas penguatan otototot panggul/berkemih 5. Anjurkan minum yang cukup, jika tidak ada kontraindikasi 6. Anjurkan mengurangi minum menjelang tidur
Kolaborasi 1. Kolaborasi pemberian obat Supositoria uretra jika perlu
Perawatan Kateter Urine Observasi 1. Monitor kepatenan kateter urine 2. Monitor tanda dan gejala infeksi saluran kemih 3. Monitor tanda dan gejala obstruksi aliran urine 4. Monitor kebocoran kateter, selang dan kantung urine 5. Monitor input dan output cairan (mis. Jumlah dan karakteristik)
Terapeutik 1. Gunakan teknik aseptic selama perawatan kateter urine 2. Pastikan kateter
dan
kantung
urine
terbebas dari lipatan 3. Pastikan kantung urine diletakkan di
bawah ketinggian kandung kemih dan tidakdi lantai 4. Lakukan perawatan perineal minimal 1x sehari 5. Kosongkan kantung urine jika kantung urine sudah terisi setengahnya 6. Lepaskan kateter urine sesuai kebutuhan 7. Jaga privasi selama melakukan tindakan
Edukasi 1. Jelaskan tujuan, manfaat, prosedur dan risiko sebelum pemasangan kateter
Perawtaan Retensi Urine Observasi 1. 2. 3. 4.
Identifikasi penyebab retensi urine Monitor efek agens farmakologis Monitor intake dan output cairan Monitor tingkat distensikandung kemih dengan palpasi atau perkusi
Terapeutik 1. Sediakan privasi untuk berkemih 2. Berikan rangsangan berkemih
(mis.
Kompres dingin pada abdomen) 3. Fasilitasi berkemih dengan interval yang teratur
Edukasi 1. Jelaskan penyebab retensi urine 2. Anjurkan pasien atau keluarga mencatat output urine
3. Ajarkan
cara
melakukan
rangsangan
berkemi
22
Pencapaian Peran Menjadi Orang Tua Gejala dan tanda mayor Objektif : 1. Bounding attachment optiomal 2. Perilaku positif menjadi orangtua 3. Saling berinteraksi dalam merawat bayi
Gejala dan tanda minor Subjektif : 1. Mengungkapkan kepuasan dengan bayi
Objektif : 1. Melakukan stimulasi visual, taktil dan pendengaran terhadap bayi
Setelah dilakukan asuhan keperawatan selama…x…jam diharapkan pencapaian peran menjadi orang tua membaik dengan kriteria hasil:
Promosi Antisipasi Keluarga Observasi 1. Identifikasi atau
kemungkinankrisis
masalah
situasi
perkembangan
serta
□ □
Bounding attachment meningkat Perilaku positif menjadi orangtua
□ □
meningkat Interaksi perawatan bayi meningkat Verbalisasi kepuasan memiliki bayi meningkat Kebutuhan fisik anak/anggota keluarga
1. Fasilitasi dalam memutuskan strategi
□ □
terpenuhi meningkat Kebutuhan emosi anak/anggota keluarga
keluarga 2. Lakukan
□
terpenuhi meningkat Keinginan meningkatkan peran menjadi
secara berkala, jika perlu 3. Buat jadwal aktivitas bersama keluarga
orang tua meningkat
dampaknya pada kehidupan keluarga 2. Identifikasi metode pemecahan masalah yang sering digunakankeluarga
Terapeutik pemecahan
masalah kunjungan
yang
dihadapi
kepada
keluarga
terkait masalah kesehatan yang dihadapi
Edukasi 1. Jelaskan perkembangan dan perilaku yang normal kepada keluarga
Kolaborasi 1. Kerjasama
dengan
tenaga
kesehatan
terkait lainnya, jika perlu
Edukasi Perawatan bayi Observasi 1. Identifikasi kesiapan dan kemampuan
menerima informasi
Terapeutik 1. Sediakan materi dan media pendidikan kesehatan 2. Berikan kesempatan untuk bertanya
Edukasi 1. Jelaskan manfaat perawatan bayi 2. Ajarkan memandikan bayi dengan memperhatikan suhu ruangan 21-24oC dan dalam waktu 5-10 menit, sehari 2 kali 3. Ajarkan perawatan tali pusat 4. Ajarkan memantau tanda vital bayi 36,537,5 oC 5. Anjurkan menjemur bayi sebelum jam 9 pagi 6. Ajarkan pijat bayi 7. Anjurkan segera mengganti popok jika basah 8. Anjurkan penggunaan pakaian bayi dari bahan katun 9. Anjurkan menyusui sesuai kebutuhan bayi
23
Pola nafas tidak efektif Penyebab Depresi pusat pernapasan Hambatan upaya napas Deformitas dinding dada Deformitas tulang dada Gangguan neuromuscular
SIKI SIKI Respirasi : Manajemen jalan nafas Setelah dilakukan tindakan 1. Observasi keperawatan ...x... jam, maka pola Monitor pola nafas (frekuensi, nafas tidak efektif menigkat dengan kedalaman, usaha nafas) kriteria hasil : Monitor bunyi nafas tambahan Penggunaan otot bantu nafas (mis. Gurgling, mengi, menurun wheezing, ronkhi)
Gangguan neurologis Penurunan energy Obesitas Posisi tubuh yang menghambat ekspansi paru Sindrom hipoventilasi Kerusakan inervasi diafragma Cedera pada medulla spinalis Efek agen farmakologis Kecemasan Gejala dan tanda mayor Subjektif Dyspnea Objektif Penggunaan otot bantu pernafasan Fase ekspirasi memanjang Pola nafas abnormal
Gejala dan tanda minor Sujektif Ortopnea Objektif Pernafasan pursed lips Pernapasan cuping hidung Diameter thoraks anterior posterior meningkat
Dispnea menurun Pemanjangan fase ekspirasi menurun Frekuensi nafas membaik Kedalaman nafas membaik
2. Terapeutik Posisikan semi fowler Berikan minuman hangat Berikan oksigen 3. Edukasi Anjurkan asupan cairan 200 ml/hari, jika tidak kontraindikasi Ajarkan teknik batuk efektif 4. Kolaborasi Kolaborasi pemberian bronkodilator, ekspektoran, mukolitik, jika perlu Pemantauan respirasi 1. Observasi Monitor frekuensi, irama, kedalaman, dan upaya nafas Monitor pola nafas (seperti bradipnea, takipnea, hiperventilasi, kussmaul, cheyne-stokes, ataksisk) Monitor saturasi oksigen Auskultasi bunyi nafas Palpasi kesimetrisan ekspansi paru Monitor nilai AGD Monitor hasil x-ray thoraks 2. Terapeutik Atur interval pemantauan respirasi sesuai kondisi pasien
Ventilasi semenit menurun Kapasitas vital menurun Tekanan ekspirasi menurun Tekanan inspirasi menurun Ekskursi dada berubah
Kondisi klinis terkait Depresi system saraf pusat Cedera kepala Trauma thoraks Gullian bare syndrome Multiple sclerosis Myasthenia gravis Stroke Kuadriplegia 1. Intoksikasi alcohol 24
Risiko Perdarahan Setelah diberikan asuhan keperawatan selama Faktor Risiko: …x… jam diharapkan Tingkat perdarahan Aneurisma menurun dengan kriteria hasil : Gangguan gastrointestinal Kelembapan membarane mukosa meningkat Gangguan fungsi hati (mis. Sirosis Kelembapan kulit meningkat Kognitif meningkat hepatis) Komplikasi kehamilan (mis. Hemoptisis menurun Hematemesis menurun Ketuban pecah dini, plasenta Hematuri menurun Perdarahan anus menurun previa, kehamilan kembar, dll) Komplikasi pasca partum (mis. Distensi abdomen menurun Perdarahan vagina menurun Atoni uteri, retensi plasenta) Perdarahan pasca operasi menurun Gangguan koagulasi Hemoglobin membaik Efek agen farmakologis Hematokrit membaik Tindakan pembedahan Tekanan darah membaik
Dokumentasikan hasil pemantauan 3. Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika perlu
Pencegahan perdarahan 1. Observasi a. Monitor tanda dan gejala perdarahan b. Monitor nilai hematokrit/hrmoglobin sebelum dan setelah kehilangan darah c. Monitor tanda-tanda vital ortostatik d. Monitor koagulasi (mis. Prothrombin time, 2. 3.
fibrinogen, degradasi fibrin) Terapeutik Pertahankan bed rest selama perdarahan Batasi tindakan invasif, jika perlu Gunkan kasur pencegah dekubitus Hindari pengukuran suhu rektal Edukasi
Trauma Kurang terpapar informasi tentang
pencegahan perdarahan Proses keganasan
Denyut nadi apikal membaik Suhu tubuh membaik
Jelaskan tanda dan gejala perdarahan Anjurkan menggunakan kaus kaki
ambulasi Anjurkan meningkatkan asupan cairan untuk
menghindari konstipasi Anjurkan menghindari
antikoagulan Anjurkan meningkatkan makanan dan vitamin
K Anjurkan segera lapor segera jika terjadi
perdarahan 4. Kolaborasi Kolaborasi
pemberian
aspirin
obat
saat
atau
pengontrol
perdarahan, jika perlu Kolaborasi pemberian produk darah, jika
perlu Kolaborasi pemberian pelunak tinja, jika perlu
Perawatan area insisi 2. Observasi Perisa lokasi insisi adanyakemerahan bengkak atau tanda-tanda dehisen atau eviserasi Monitor penyembuhan area insisi Monitor tanda dan gejaka-gejala infeksi 3. Terapeutik Bersihkan area insisi dengan
pembersihan yang tepat Usap area insisi dari area yang bersih
menuju area yang kurang bersih. Berikan salep asepti, jika perlu
4. Edukasi Ajarkan meminimalkan penekanan pada
25
Risiko perfusi jaringan perifer tidak Setelah dilakukan tindakan keperawatan efektif
selama…x…jam tidak terjadi perfusi jaringan perifer tidak efektif dengan kriteria hasil :
area insisi Ajarkan cara merawat area insisi.
SIKI : Manajemen sensasi perifer a. Periksa perbedaan panas atau dingin b. Monitor perubahan kulit c. Hindari pemakaian benda-benda yang
berlebihan suhuhnya (terlalu panas/dingin) SLKI : d. Anjurkan pemakaian sepatu lembut dan Status sirkulasi Kriteria hasil: bertumit rendah a. Kekuatan nadi mengingkat e. Kolaborasi pemberian analgetik b. Tekanan systole dan diastole dalam rentang yang diharapkan c. Akral dingin menurun d. Fatigue menurun 26
Risiko Termoregulasi Tidak Efektif Penyebab Stimulasi pusat termotergulasi hipotalamus Fluktuasi suhu lingkungan
Setelah dilakukan asuhan keperawatan Edukasi pengukuran suhu tubuh selama ... x... menit diharapkan suhu tubuh Identifikasi kesiapan dan kemampuan membaik dengan kriteria hasil : Termoregulasi Mengigil menurun
menerima informasi Sediakan materi dan media pendidikan kesehatan
Proses penyakit (mis. Infeksi) Proses penuaan Dehidrasi Ketidaksesuaian pakaian untuk
suhu lingkungan Peningkatan kebutuhan oksigen Perubahan laju metabolism Suhu lingkungan ekstrem Ketidakadekuatan suplai lemak
subkutan Berat badan ekstrem Efek agen farmakologis Gejala dan tanda mayor Objektif Kulit dingin / hangat Menggigil Suhu tubuh fluktuatif Gejala dan tanda minor Objektif Piloereksi Pengisian kapiler >3 detik Tekanan darah meningkat Pucat Frekuensi napas meingkat Takikardia Kejang Kulit kemerahan Dasar kuku sianotik
Suhu tubuh membaik Suhu kulit membaik Takikardi menurun Bradikardi menurun Takipnea menurun Pucat menurun Kejang menurun Hipoksia menurun Tekanan darah membaik Kadar glukosa darah membaik
Jadwalkan pendidikan kesehatan sesuai kesepakatan Dokumentasikan hasil pengukuran suhu Jelaskan prosedur pengukuran suhu tubuh Anjurkan terus memegang bahu dan menahan dada saat pengukuran aksila Ajarkan memilih lokasi pengukuran suhu oral dan aksila Ajarkan cara meletakkan ujung thermometer dibawah lidak atau di bagian tengah aksila Ajarkan cara membaca hasil thermometer raksa dan/atau elektronik Edukasi termotergulasi Identifikasi kesiapan dan kemampuan menerima informasi Sediakan materi dan media pendidikan kesehatan Jadwalkan pendidikan kesehatan sesuai
kesepakatan Berikan kesempatan untuk bertanya Ajarkan kompres hangat bila demam Ajarkan cara pengukuran suhu Anjurkan penggunaan pakaian yang dapar menyerap keringat
Anjurkan tetap memandikan pasien, jika memungkinkan Anjurkan pemberian antipiretik, sesuai indikasi Anjurkan menciptakan lingkungan yang aman Anjurkan banyak minum Anjurkan penggunaan pakaian yang longgar Anjurkan minum analgesic jika merasa pusing Anjurkan melakukan pemeriksaan darah jika demam > 3 hari. 27
Berat Badan Lebih b.d
Setelah dilakukan intervensi keperawatan Konseling Nutrisi
1. 2. 3. 4. 5. 6.
selama.... jam, maka status berat badan Observasi :
Kurang aktivitas fisik harian Kelebihan konsumsi gula Gangguan kebiasaan makan Gangguan persepsi makan Kelebihan konsumsi alkohol Penggunaan energi kurang
asupan 7. Sering mengemil 8. Sering memakan
dari
makanan
berminyak/berlema 9. Faktor keturunan (misal distribusi jaringan
adiposa,
pengeluaran
dalam batas normal dengan kriteria hasil :
1. Identifikasi kebiasaan makan dan perilaku
1. Berat badan membaik (normal) 2. Tebal lipatan kulit membaik
makan yang akan diubah 2. Identifikasi kemajuan modifikasi
(berkurang) Indeks massa tubuh (IMT) normal
secara reguler 3. Monitor intake dan output cairann nilai
diet
Hb, tekanan darah, kenaikan berat badan, dan kebiasaan membeli makanan Terapiutik : 1. Bina hubungan terapiutik
energi, aktivitas lipase lipoprotein, sintesis lipid, lipolisis) 10.Penggunaan makanan formula atau makanan campuran (pada bayi) 11. Asupan kalium rendah (pada anakanak) 12.Berat badan bertambah cepat 13.Makanan padat sebagai sumber makanan utama pada usia <5 bulan d.d gejala dan tanda Mayor : 1. IMT >25 kg/m2 (pada dewasa) atau berat dan panjang badan lebih dari persentil 95 (anak-anak <2 tahun)
2. Sepakati lama waktu pemberian konseling 3. Tetapkan tujuan jangka pendek dan jangka panjang yang realistis 4. Gunakan standar nutrisi sesuai program diet
dalam
mengevaluasi
asupan makanan 5. Pertimbangkan
kecukupan
faktor-faktor
yang
mempengaruhi pemenuhan kebutuhan gizi (mis,
usia,
tahap
pertumbuhan
dan
perkembangan, penyakit) Edukasi 1. Informasikan perlunya modifikasi diet 2. Jelaskan program gizi dan persepsi pasien terhadap diet yang diprogramkan
atau IMT pada persentil ke 85-95
Kolaborasi :
(pada anak-anak 2-18 tahun)
Rujuk pada ahli gizi
Minor : 1. Tebal lipatan kulit trisep >25 mm
Manajemen Berat Badan Observasi : 1. Identifikasi kondisi kesehatan pasien yang dapat mempengaruhi berat badan Terapiutik : 1. Hitung berat badan ideal pasien
2. Hitung persentase lemak dan otot pasien 3. Fasilitasi menentukan target berat badan yang realistis Edukasi : 1. Jelaskan
hubungan
antara
asupan
makanan, ativitas fisik, penambahan berat badan penambahan berat badan dan peurunan berat badan 2. Jelaskan faktor risiko berat badan lebih dan berat badan kurang 3. Anjurkan mencatat berat badan setiap minggu, jika perlu 4. Anjurkan melakukan pencatatan asupan makanan, aktivitas fisik dan perubahan 28
berat badan Setelah dilakukan intervensi keperawatan Edukasi Diet Observasi : selama ........ jam, maka berat badan dalam 1. Identifikasi kemampuan pasien dan batas normal dengan kriteria hasil : keluarga menerima informasi 1. Berat badan membaik 2. Identifikasi tingkat pengetahuan saat ini 2. Tebal liptan kulit berkurang 3. Identifikasi kebiasaan pola makan saat ini 3. Indeks massa tubuh dalam batas dan masa lalu normal 4. Identifikasi persepsi pasien dan keluarga
Risiko berat badan lebih Faktor risiko : 1. Kurang aktivitas fisik harian 2. Kelebihan konsumsi gula 3. Gangguan kebiasaan makan 4. Gangguan persepsi makan 5. Kelebihan konsumsi alkohol 6. Penggunaan
energi
kurang
dari
tentang diet yang diprogramkan 5. Identifikasi keterbatasan finansial untuk
asupan 7. Sering mengemil 8. Sering
memakan
berminyak/berlemak 9. Faktor keturunan
makanan
menyediakan makanan Terapiutik : 1. Persiapkan materi, media dan alat peraga 2. Jadwalkan waktu yang tepat untuk memberikan pendidikan kesehatan 3. Berikan kesempatan pasien dan keluarga berencana 4. Sediakan rencana makan tertulis, jika perlu Edukasi : 1. Jelaskan tujuan kepatuhan diet terhadap kesehatan 2. Informasikan
makanan
yang
diperbolehkan dan dilarang 3. Informasikan kemungkinan interaksi obat dan makanan, jika perlu 4. Anjurkan mempertahankan posisi semi fowler 20 – 30 menit setelah makan 5. Anjurkan mengganti bahan makanan sesuai dengan diet yang diprogramkan 6. Anjurkan melakukan olahraga sesuai toleransi 7. Ajarkan cara membaca label dan memilih makanan yang sesuai 8. Ajarkan cara merencanakan
makanan
sesuai program Kolaborasi : Rujuk ke ahli gizi dan sertakan keluarga, jika
perlu 29
Risiko defisit nutrisi Faktor risiko : 1. Ketidakmampuan menelan makanan 2. Ketidakmampuan
mencerna
makanan 3. Ketidakmampuan
mengabsorbsi
nutrien 4. Peningkatan
kebutuhan
metabolisme 5. Faktor ekonomi (misal, finansial tidak mencukupi) 6. Faktor
psikologis
(misal,
keengganan untuk makan)
stres,
Setelah dilakukan intervensi keperawatan Manajemen Gangguan Makan Observasi : selama ........ jam, maka status 1. Monitor asupan dan keluarnya makanan nutrisimembaik dengan kriteria hasil : dan cairan serta kebutuhan kalori 1. Kekuatan otot pengunyah meningkat Terapiutik : 2. Kekuatan otot menelan meningkat 1. Timbang berat badan secara rutin 3. Serum albumin meningkat 2. Diskusikan perilaku makanan dan jumlah 4. Ungkapan keinginan untuk meningkat aktivitas fisik (termasuk olahraga) yang nutrisi meningkat 5. Pengetahuan tentang pilihan sesuai 3. Laukan kontrak perilaku (misal, target makanan/minuman yang sehat berat badan, tanggungjawab perilaku) meningkat 4. Berikan penguatan positif terhadap 6. Pengetahuan tentang standar asupan keberhasilan target dan perubahan nutrisi yang tepat meningkat 7. Penyiapan dan penyimpanan makanan/ perilaku 5. Berikan konsekuensi jika tidak mencapai minuman yang aman meningkat 8. Sikap terhadap makanan/minuman target sesuai kontrak 6. Rencanakan program pengobatan untuk sesuai dengan tujuan kesehatan perawatan dirumah meningkat Edukasi : 9. Perasaan cepat kenyang menurun 1. Anjurkan membuat catatan harian tentang 10. Sariawan menurun 11. Rambut rontok menurun perasaan dan situasi pemicu pengeluaran 12. Diare menurun makanan (misal, pengeluaran yang 13. Berat badan membaik 14. Nafsu makan membaik disengaja, muntah, aktivitas berlebih) 15. Bising usus membaik 2. Ajarkan pengaturan diet yang tepat 16. Index massa tubuh membaik 3. Ajarkan keterampilan koping untuk
17. Tebal lipatan kulit triceps membaik 18. Membran mukosa 19. Frekuensi makan membaik
penyelesaian masalah perilaku makan Kolaborasi : Kolaborasi dengan ahli gizi tentang target berat badan, kebutuhan kalori dan pilihan
30
makanan Risiko Ketidakseimbangan Setelah dilakukan intervensi keperawatan Manajemen Cairan Cairan:Berisiko mengalami selama … x 24 jam maka keseimbangan Observasi penurunan, peningkatan, atau cairan meningkat dengan kriteria hasil: □ Monitor status hidrasi (mis, frekuensi percepatan perpindahan cairan dari □ Asupan cairan meningkat nadi, kekuatan nadi, akral, pengisian intravaskuler, interstisial atau □ Haluaran urin meningkat kapiler, kelembaban mukosa, turgor intravaskuler □ Keseimbangan membran mukosa kulit, tekanan darah) Faktor Risiko □ Asupan makanan meningkat □ Monitor berat badan harian □ Prosedur pembedahan mayor □ Tidak terjadi Edema □ Monitor berat badan sebelum dan □ Trauma/ perdarahan □ Tidak ada Dehidrasi sesudah dialisis □ Luka bakar □ Tekanan darah normal □ Monitor hasil pemeriksaan laboratorium □ Aferesis □ Denyut nadi radial normal (mis, hematokrit, Na, K, Cl, berat jenis □ Asites □ Tekanan arteri rata-rata urine, BUN) □ Obstruksi intestinal □ Membran mukosa lembab □ Monitor status hemodinamik (mis, □ Peradangan pankreas □ Mata tidak cekung MAP, CVP, PAP, PCWP jika tersedia) □ Penyakit ginjal dan kelenjar □ Turgor kulit < 2 detik Terapeutik □ Disfungsi intestinal □ Berat badanmeningka □ Catat intake output dan hitung balans cairan 24 jam Kondisi Klinis Terkait □ Berikan asupan cairan, sesuai kebutuhan □ Prosedur pembedahan mayor □ Berikan cairan intravena, jika perlu □ Penyakit ginjal dan kelenjar Kolaborasi □ Perdarahan □ Kolaborasi pemberian diuretik, jika □ Luka bakar perlu Pemantauan Cairan Observasi □ Monior frekuensi dan kekuatan nadi
□ □ □ □ □ □ □ □ □ □
□
□
Monitor frekuensi napas Monitor tekanan darah Monitor berat badan Monitor waktu pengisian kapiler Monitor elastisitas turgor kulit Monitor jumlah, warna dan berat jenis urine Monitor kadar albumin dan protein total Monitor pemeriksaan serum (mis, osmolaritas serum, hematokrit, natrium, kalium, BUN) Monitor intake dan output cairan Identifikasi tanda- tanda hipovolemia (mis, frekuensi nadi meningkat, nadi teraba lemah, tekanan darah menurun, tekanan nadi menyempit, turgor kulit menurun, membran mukosa kering, volume urine menurun, hematokrit meningkat, haus, lemah, konsentrasi urine meningkat, berat badan menurun dalam waktu singkat) Identifikasi tanda- tanda hipervolemia (mis, dispnea, edema perifer, edema anasarka, JVP menigkat, CVP menigkat, refleks hepatojugular positif, berat badan menurun dalam waktu singkat) Identifikasi faktor risiko ketidakseimbangan cairan (mis, prosedur pembedahan mayor, trauma/perdarahan, luka bakar, aferesis, obstruksi intestinal, peradangan pankreas, penyakit ginjal dan kelenjar,
disfungsi intestinal) Terapeutik □ Atur interval waktu pemantauan sesuai dengan kondisi pasien □ Dokumentasikan hasil pemantauan Edukasi □ Jelaskan tujuan dan prosedur pemantauan □ Informasikan hasil pemantauan, jika perlu 31
Termoregulasi Tidak Efektif
Setelah dilakukan asuhan keperawatan
Regulasi Temperatur
Definisi :
selama ... x 24 jam. Diharapkan
Observasi
Kegagalan mempertahankan suhu tubuh termoregulasi tidak efektif pasien dapat
Monitor suhu tubuh anak sampai stabil
dalam rentang normal.
(36,5C – 37,5C) Monito suhu tubuh anak tiap dua jam, jika
teratasi dengan kriteria hasil : Termoregulasi
Stimulasi pusat termoregulasi hipotalamus Fluktuasi suhu lingkungan Proses penualot (mis. Infeksi) Proses penuaan Dehidrasi Ketidaksesuaian pakaian untuk suhu
Penyebab :
lingkungan Peningkatan kebutuhan oksigen Perubahan laju metabolisme
Pasien tidak menggigil Wajah pasien tidak pucat Pasien tidak kejang Tidak ada kulit kemerahan Suhu tubuh pasien normal Tekanan darah normal
perlu Monitor
tekanan
darah,
frekuensi
pernapasan dan nadi Monitor warna dan suhu kulit Monitor dan catat tanda dan gejala hipotermia dan hipertermia Terapeutik Pasang alat pemantau suhu kontinu, jika perlu Tingkatkan asupan cairan dan nutrisi yang
Suhu lingkungan ekstrem Ketidakadekuatan suplai subkutan Berat badan ekstrem Efek agen farmakologis Sedasi) Gejala dan Tanda Mayor: Subjektif : -
lemak
adekuat Sesuaikan
Gejala dan Tanda Minor Subjektif : Objektif :
Piloreksi Pengisian kapiler > 3 detik Taknan darah meningkat Pucat Frekuensi napas meningkat Takikardia Kejang Kulit kemerahan
lingkungan
dengan
kebutuhan pasien (mis.
Edukasi Jelaskan
cara
pencegahan
hipotermia
karena terpapar udara dingin Kolaborasi Kolaborasi pemberian antipiretik, jika perlu.
Objektif Kulit dingin / hangat Menggigil Suhu tubuh fluktuatif
suhu
Pemantauan Cairan Observasi
Monitor Nadi, RR dan TD Monitor berat badan Monitor elastisitas atau turgor kulit Monitor jumlah, warna dan berat jenis
urine Monior intake dan output cairan Identifikasi faktor
risiko
ketidakseimbangan cairan Terapeutik Atur interval waktu pemantauan sesuai dengan kondisi pasien
Dasar kuku sianosis
Dokumentasikan hasil pemantuan Edukasi Jelaskan tujuan dan prosedur pemantauan Informasikan hasil pemantauan, jika perlu.
Related Documents

Kumpulan Sdki Slki Siki
January 2021 0
Sdki, Slki, Siki: Observasi
January 2021 0
Ncp Siki Slki Sdki 2
January 2021 0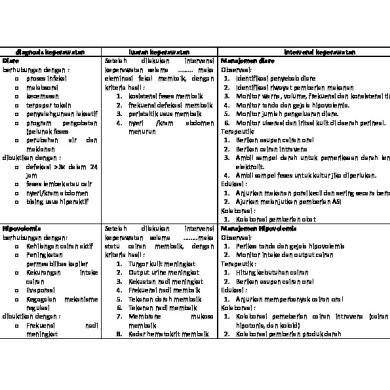
Rencana Keperawatan New Sdki-slki-siki.docx
January 2021 1
Renpra Konstipasi Sdki
February 2021 0
Sdki 1.docx
January 2021 0More Documents from "pusriwaty"

Kumpulan Sdki Slki Siki
January 2021 0